Witaj w kompleksowym przewodniku po badaniu jelita grubego. Ten artykuł ma na celu rozwiać Twoje wątpliwości i zmniejszyć lęk związany z diagnostyką, dostarczając rzetelnych informacji na temat dostępnych metod, wskazań, przygotowania oraz tego, czego możesz spodziewać się przed, w trakcie i po badaniu. Dowiedz się, dlaczego profilaktyka jest kluczowa i jak możesz zadbać o swoje zdrowie.
Badanie jelita grubego: Kompletny przewodnik po diagnostyce i przygotowaniu
- Rak jelita grubego to poważne zagrożenie w Polsce, z rosnącą liczbą diagnoz (ok. 18 000 rocznie), często wykrywanych zbyt późno.
- Kolonoskopia jest uznawana za "złoty standard" w diagnostyce, umożliwiając pobranie wycinków i usunięcie polipów.
- Dostępne są również mniej inwazyjne alternatywy, takie jak kolonografia TK czy test na krew utajoną (FIT), służące jako badania przesiewowe.
- Program Badań Przesiewowych NFZ oferuje bezpłatną kolonoskopię dla osób w wieku 50-65 lat (lub 40-49 z historią rodzinną).
- Kluczowe dla wiarygodności badania jest dokładne przygotowanie, obejmujące specjalną dietę i stosowanie preparatów przeczyszczających.
- Dla komfortu pacjenta dostępne są różne opcje znieczulenia, w tym sedacja i narkoza, z różną dostępnością w ramach NFZ i prywatnie.
Dlaczego badanie jelita grubego to temat, którego nie można ignorować w Polsce?
Jako ekspert w dziedzinie zdrowia, muszę podkreślić, że temat raka jelita grubego i jego profilaktyki jest w polskim kontekście zdrowotnym niezwykle istotny. Niestety, wciąż zbyt wielu z nas ignoruje sygnały ostrzegawcze lub odkłada badania, co ma dramatyczne konsekwencje. Zrozumienie skali problemu to pierwszy krok do podjęcia świadomych decyzji o własnym zdrowiu.
Niepokojące statystyki: Rak jelita grubego jako rosnące zagrożenie zdrowotne
Statystyki dotyczące raka jelita grubego w Polsce są, niestety, alarmujące. Jest to jeden z najczęściej diagnozowanych nowotworów w naszym kraju zajmuje drugie miejsce u kobiet (zaraz po raku piersi) i trzecie u mężczyzn (po raku płuca i prostaty). Co roku około 18 000 Polaków otrzymuje tę diagnozę, a prognozy wskazują na dalszą tendencję wzrostową. To, co szczególnie niepokoi, to fakt, że ponad połowa przypadków jest wykrywana w stadium zaawansowanym. To oznacza, że nowotwór zdążył się już rozwinąć i często dać przerzuty, co znacząco zmniejsza szanse na wyleczenie. Te liczby to nie tylko suche dane, to historie ludzkich tragedii, którym w wielu przypadkach można by zapobiec.
Profilaktyka, która ratuje życie: Jak wczesne wykrycie zmienia rokowania?
W obliczu tak niepokojących statystyk, profilaktyka i wczesne wykrycie stają się absolutnie kluczowe. Wczesna diagnoza raka jelita grubego, często możliwa dzięki badaniom przesiewowym, może znacząco poprawić rokowania pacjentów i zwiększyć szanse na całkowite wyleczenie. Kiedy nowotwór jest wykryty na wczesnym etapie, zanim zdąży się rozprzestrzenić, leczenie jest zazwyczaj mniej inwazyjne i znacznie skuteczniejsze. Regularne badania pozwalają nie tylko wykryć raka we wczesnej fazie, ale często również zapobiec jego rozwojowi poprzez usunięcie zmian przedrakowych, takich jak polipy. To jest właśnie ten moment, kiedy profilaktyka dosłownie ratuje życie.
Kiedy należy rozważyć badanie jelita grubego? Sygnały alarmowe i wskazania lekarskie
Zrozumienie, kiedy należy pomyśleć o badaniu jelita grubego, jest tak samo ważne, jak świadomość jego znaczenia. Wiele osób zwleka z wizytą u lekarza, ignorując sygnały, które wysyła organizm. Moim celem jest edukacja, abyś wiedział, kiedy szukać pomocy medycznej i jakie są kryteria do badań profilaktycznych, zarówno tych wynikających z objawów, jak i tych w ramach programów przesiewowych.
Objawy, których nie wolno lekceważyć: Krew w stolcu, zmiana rytmu wypróżnień i inne
Istnieje szereg objawów, które powinny natychmiast skłonić Cię do konsultacji z lekarzem. Ich wystąpienie nie zawsze oznacza raka, ale zawsze wymaga diagnostyki. Nie wolno ich lekceważyć:
- Krwawienie z odbytu lub obecność krwi w stolcu: To jeden z najbardziej alarmujących sygnałów. Krew może być świeża, jasnoczerwona, lub ciemna, zmieszana ze stolcem.
- Niedokrwistość z niedoboru żelaza o nieznanej przyczynie: Często rak jelita grubego prowadzi do przewlekłej, niezauważalnej utraty krwi, co objawia się anemią.
- Przewlekłe biegunki lub zaparcia: Uporczywe problemy z wypróżnianiem, które trwają dłużej niż kilka tygodni i nie są związane ze zmianą diety czy stylu życia.
- Nagła zmiana rytmu wypróżnień: Jeśli Twoje nawyki jelitowe nagle się zmieniają np. z regularnych na nieregularne, z zaparć na biegunki lub odwrotnie to sygnał do zbadania.
- Niewyjaśniona utrata masy ciała: Spadek wagi bez celowej diety czy zwiększonej aktywności fizycznej zawsze wymaga diagnostyki.
- Uczucie niepełnego wypróżnienia: Nawet po oddaniu stolca masz wrażenie, że jelito nie zostało całkowicie opróżnione.
Grupy ryzyka i wiek: Kto powinien badać się regularnie w ramach profilaktyki?
Oprócz objawów, istnieją konkretne czynniki ryzyka, które wskazują na potrzebę regularnych badań przesiewowych. Wiek jest tutaj kluczowy ryzyko zachorowania na raka jelita grubego wzrasta znacząco po 50. roku życia. Dlatego ogólne rekomendacje wskazują na rozpoczęcie badań przesiewowych właśnie w tym wieku. Szczególną uwagę powinny zwrócić osoby, u których w rodzinie (krewny pierwszego stopnia, czyli rodzic, rodzeństwo, dziecko) zdiagnozowano raka jelita grubego. W takich przypadkach profilaktyka powinna rozpocząć się wcześniej, często nawet około 40. roku życia, lub 10 lat wcześniej niż najmłodszy przypadek w rodzinie. Inne czynniki ryzyka to choroby zapalne jelit (np. choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego) oraz genetyczne zespoły predysponujące do raka.Program Badań Przesiewowych NFZ: Jak skorzystać z bezpłatnej kolonoskopii?
W Polsce mamy naprawdę cenną inicjatywę Program Badań Przesiewowych raka jelita grubego, finansowany przez NFZ. To ogromna szansa na bezpłatną kolonoskopię dla osób, które najbardziej jej potrzebują. Kryteria wiekowe są następujące:
- Osoby w wieku 50-65 lat, które nigdy wcześniej nie miały kolonoskopii.
- Osoby w wieku 40-49 lat, jeśli w ich rodzinie (krewny pierwszego stopnia) zdiagnozowano raka jelita grubego.
Przegląd dostępnych metod badania jelita grubego: Co musisz wiedzieć?
Decyzja o wyborze odpowiedniej metody badania jelita grubego powinna być zawsze podjęta w porozumieniu z lekarzem. Jednak jako pacjent, masz prawo i wręcz obowiązek zrozumieć dostępne opcje. W tej sekcji przedstawię Ci najważniejsze metody diagnostyczne, ich zalety, wady i zastosowanie, abyś mógł świadomie rozmawiać ze specjalistą i podjąć najlepszą dla siebie decyzję.
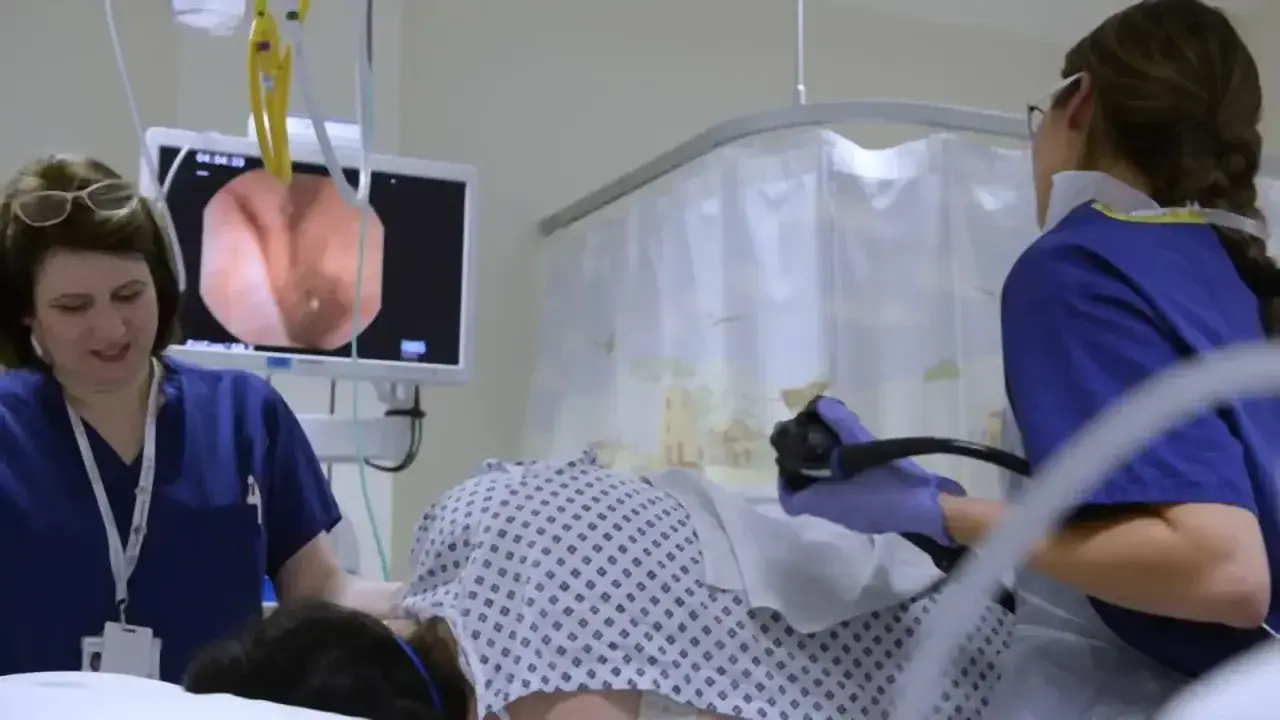
Kolonoskopia złoty standard w diagnostyce: Na czym polega i dlaczego jest tak skuteczna?
Kolonoskopia to bez wątpienia "złoty standard" w diagnostyce chorób jelita grubego. Polega na wprowadzeniu giętkiego endoskopu (kolonoskopu) z kamerą i źródłem światła przez odbyt do całego jelita grubego, aż do połączenia z jelitem cienkim. Lekarz ogląda wnętrze jelita na monitorze, szukając wszelkich nieprawidłowości. Jej skuteczność wynika z kilku kluczowych aspektów:
- Pełna wizualizacja: Umożliwia dokładne obejrzenie całej ściany jelita grubego.
- Diagnostyka i terapia w jednym: Podczas badania lekarz może nie tylko zdiagnozować zmiany, ale także od razu pobrać wycinki do badania histopatologicznego (biopsja) lub usunąć polipy. To jest kluczowe, ponieważ większość raków jelita grubego rozwija się z polipów ich usunięcie to skuteczna profilaktyka.
- Wysoka czułość: Jest to najbardziej czuła metoda w wykrywaniu zmian przednowotworowych i nowotworowych.
Kolonoskopia jest powszechnie uznawana za "złoty standard" w diagnostyce chorób jelita grubego.Dzięki kolonoskopii możemy nie tylko wykryć raka, ale przede wszystkim mu zapobiec, usuwając polipy, zanim przekształcą się w złośliwe zmiany.
Kolonografia TK (wirtualna kolonoskopia): Mniej inwazyjna alternatywa dla kogo?
Kolonografia TK, często nazywana wirtualną kolonoskopią, to mniej inwazyjna alternatywa dla tradycyjnej kolonoskopii. Badanie to polega na wykonaniu serii zdjęć tomografii komputerowej po uprzednim wypełnieniu jelita grubego powietrzem. Dzięki temu tworzony jest trójwymiarowy obraz jelita, który lekarz może ocenić. Jej główną zaletą jest mniejsza inwazyjność (brak wprowadzania endoskopu) i brak konieczności znieczulenia. Ma jednak swoje ograniczenia:
- Brak możliwości interwencji: Nie pozwala na pobranie wycinków ani usunięcie polipów w trakcie badania. Jeśli wykryte zostaną podejrzane zmiany, konieczna będzie tradycyjna kolonoskopia.
- Ekspozycja na promieniowanie: Badanie wiąże się z pewną dawką promieniowania rentgenowskiego.
- Trudności w ocenie małych zmian: Mniejsze polipy (poniżej 5-6 mm) mogą być trudne do wykrycia.
Badania nieinwazyjne: Test na krew utajoną (FIT) i endoskopia kapsułkowa jako pierwszy krok
Wśród badań nieinwazyjnych, które mogą stanowić pierwszy krok w diagnostyce, wyróżniamy:
- Test na krew utajoną w kale (FIT Fecal Immunochemical Test): To proste badanie przesiewowe, które możesz wykonać w domu. Polega na wykryciu niewidocznej gołym okiem krwi w stolcu. Jest to test immunochemiczny, który jest bardziej precyzyjny niż starsze testy gwajakolowe, ponieważ wykrywa tylko ludzką hemoglobinę. Dodatni wynik FIT jest zawsze wskazaniem do wykonania kolonoskopii, ponieważ może świadczyć o krwawieniu z przewodu pokarmowego, w tym z jelita grubego.
- Endoskopia kapsułkowa: To metoda, w której pacjent połyka niewielką kapsułkę zawierającą miniaturową kamerę. Kapsułka przemieszcza się przez przewód pokarmowy, rejestrując tysiące zdjęć, które są przesyłane do rejestratora noszonego przez pacjenta. Jest to badanie stosowane głównie do oceny jelita cienkiego, które jest trudno dostępne dla tradycyjnych endoskopów. W przypadku jelita grubego nie jest to standardowa metoda diagnostyczna, a jej zastosowanie jest ograniczone do specyficznych przypadków, gdy inne metody zawiodły lub są przeciwwskazane. Nie pozwala na pobranie wycinków ani usunięcie polipów.
Rektoskopia i sigmoidoskopia: Kiedy wystarczy zbadać tylko część jelita?
Rektoskopia i sigmoidoskopia to badania endoskopowe, które obejmują tylko końcowe odcinki jelita grubego.
- Rektoskopia: Pozwala na ocenę odbytnicy i końcowego odcinka esicy (około 20-30 cm od odbytu). Wykorzystuje się do niej sztywny wziernik.
- Sigmoidoskopia: Pozwala na ocenę odbytnicy, esicy i części zstępnicy (około 60 cm od odbytu). Wykorzystuje się do niej giętki endoskop, podobny do kolonoskopu, ale krótszy.
Krok po kroku: Jak perfekcyjnie przygotować się do kolonoskopii, by uniknąć powtórki badania?
Przygotowanie do kolonoskopii to często źródło największego stresu dla pacjentów, ale muszę to powiedzieć jasno: jest to absolutnie kluczowy element dla wiarygodności wyniku i Twojego bezpieczeństwa. Niewłaściwe przygotowanie może skutkować koniecznością powtórzenia badania, co jest frustrujące i niepotrzebne. Dlatego przeprowadzę Cię przez ten proces krok po kroku, abyś czuł się pewnie i wiedział, czego się spodziewać.
Dieta przed kolonoskopią: Jadłospis na 7, 3 i 1 dzień przed zabiegiem
Przygotowanie dietetyczne zaczyna się na kilka dni przed badaniem i jest stopniowe.
-
7 dni przed badaniem:
- Unikaj: Pieczywa pełnoziarnistego, kasz gruboziarnistych, musli, owoców z drobnymi pestkami (kiwi, truskawki, maliny, jeżyny), warzyw strączkowych (fasola, groch, soczewica), surowych warzyw i owoców ze skórką, orzechów, nasion (np. siemię lniane, sezam).
- Możesz jeść: Białe pieczywo, ryż biały, makaron pszenny, gotowane mięso (drób, ryby), jajka, klarowne buliony, gotowane warzywa bez skórki i pestek (np. ziemniaki, marchew).
-
3 dni przed badaniem:
- Kontynuuj dietę lekkostrawną. Wyeliminuj całkowicie surowe warzywa i owoce. Skup się na gotowanych produktach, białym pieczywie, chudym mięsie.
-
1 dzień przed badaniem:
- To dzień diety płynnej. Możesz spożywać wyłącznie klarowne płyny: wodę niegazowaną, herbatę, kawę bez mleka, klarowne buliony (bez warzyw i makaronu), soki przecedzone (bez miąższu, np. jabłkowy), napoje izotoniczne (bez czerwonego/fioletowego barwnika).
- Absolutnie nic stałego!
Produkty zakazane: Czego absolutnie unikać, by nie zafałszować wyniku?
Istnieje lista produktów, których należy bezwzględnie unikać przed kolonoskopią, ponieważ mogą one zafałszować wynik badania, utrudnić wizualizację lub wręcz uniemożliwić jego prawidłowe wykonanie.
- Produkty z ziarnami i pestkami: Pieczywo pełnoziarniste, kasze gruboziarniste, musli, siemię lniane, sezam, mak, a także owoce z drobnymi pestkami (kiwi, truskawki, maliny, jeżyny) oraz warzywa z pestkami (pomidory, ogórki). Resztki tych produktów mogą zalegać w jelicie, przypominać polipy lub utrudniać ich wykrycie.
- Warzywa strączkowe: Fasola, groch, soczewica powodują wzdęcia i zaleganie resztek.
- Surowe warzywa i owoce ze skórką: Błonnik w nich zawarty jest trudny do strawienia.
- Produkty barwiące: Buraki, czerwone soki, napoje gazowane o intensywnych kolorach (zwłaszcza czerwonym lub fioletowym). Mogą one zabarwić śluzówkę jelita lub imitować krew, co utrudni diagnozę.
- Mleko i produkty mleczne: Mogą powodować nadmierne wzdęcia i zaleganie resztek.
Oczyszczanie jelit: Przegląd preparatów i praktyczne porady, jak je przyjmować
Oczyszczanie jelit to najbardziej wymagający, ale i najważniejszy etap przygotowania. Lekarz przepisze Ci specjalny preparat przeczyszczający (np. na bazie makrogolu). Istnieją różne typy tych środków, różniące się objętością płynu do wypicia i schematem dawkowania. Praktyczne porady:
- Dokładnie przeczytaj ulotkę: Każdy preparat ma swój specyficzny schemat dawkowania. Trzymaj się go ściśle.
- Rozpocznij w odpowiednim czasie: Zazwyczaj preparat przyjmuje się w dwóch dawkach wieczorem w dniu poprzedzającym badanie i rano w dniu badania. Dokładne godziny są zawsze podane w instrukcji.
- Pij dużo płynów: Pomiędzy dawkami preparatu i po nich, pij duże ilości klarownych płynów (woda, herbata, soki bez miąższu). To zapobiega odwodnieniu i pomaga w oczyszczaniu.
- Smak: Niektóre preparaty mają specyficzny smak. Możesz spróbować je schłodzić, pić przez słomkę lub zagryzać kawałkami cytryny, aby złagodzić odczucia.
- Bądź blisko toalety: Działanie preparatu jest bardzo silne. Zaplanuj sobie czas tak, abyś miał swobodny dostęp do toalety.
- W przypadku nudności: Jeśli odczuwasz silne nudności, spróbuj pić płyn wolniej, małymi łykami, z przerwami. Jeśli wymiotujesz, skontaktuj się z lekarzem.
Leki stałe a przygotowanie: Co zrobić z lekami na nadciśnienie i cukrzycę?
Jeśli przyjmujesz leki na stałe, koniecznie skonsultuj się z lekarzem prowadzącym lub lekarzem wykonującym kolonoskopię na kilka dni przed badaniem. To niezwykle ważne, ponieważ niektóre leki mogą wymagać modyfikacji dawki lub czasowego odstawienia.
- Leki przeciwzakrzepowe (np. warfaryna, acenokumarol, nowe antykoagulanty, aspiryna, klopidogrel): Zazwyczaj wymagają odstawienia na kilka dni przed badaniem, aby zmniejszyć ryzyko krwawienia, zwłaszcza jeśli planowane jest usunięcie polipów. Lekarz może zalecić zastąpienie ich heparyną drobnocząsteczkową.
- Leki na cukrzycę (insulina, doustne leki hipoglikemizujące): W związku z dietą płynną i brakiem posiłków, dawki tych leków muszą być dostosowane, aby uniknąć hipoglikemii.
- Leki na nadciśnienie: Zazwyczaj można je przyjąć rano w dniu badania, popijając niewielką ilością wody.
- Suplementy żelaza: Należy je odstawić na kilka dni przed badaniem, ponieważ mogą zabarwić stolec na czarno, utrudniając ocenę.
Czy badanie jelita grubego boli? Wszystko o znieczuleniu i komforcie pacjenta
Obawa przed bólem podczas kolonoskopii jest jednym z najczęstszych powodów, dla których pacjenci odkładają to badanie. Chcę Cię uspokoić współczesna medycyna oferuje wiele opcji, aby zminimalizować dyskomfort, a nawet całkowicie go wyeliminować. Zrozumienie dostępnych metod znieczulenia pomoże Ci podjąć świadomą decyzję i podejść do badania ze spokojem.
Bez znieczulenia, sedacja czy narkoza? Porównanie dostępnych opcji
Podczas kolonoskopii masz do wyboru kilka opcji znieczulenia, które różnią się stopniem komfortu i świadomością pacjenta:
- Badanie bez znieczulenia (lub ze znieczuleniem miejscowym w postaci żelu): Jest to opcja, w której pacjent jest w pełni świadomy. Przed wprowadzeniem endoskopu, odbyt jest smarowany żelem znieczulającym. Czasem pacjenci dobrze znoszą badanie bez znieczulenia, zwłaszcza jeśli mają niską wrażliwość na ból lub jelito jest dobrze przygotowane. Może jednak wiązać się z dyskomfortem, uczuciem parcia, wzdęcia i skurczów, zwłaszcza przy pokonywaniu zakrętów jelita.
- Sedacja (tzw. "płytki sen"): To najczęściej wybierana opcja. Pacjentowi podaje się dożylnie leki uspokajające i przeciwbólowe. Nie jest to pełna narkoza pacjent pozostaje świadomy, ale jest bardzo zrelaksowany, senny, a jego odczuwanie bólu jest znacznie zmniejszone. Często po badaniu pacjenci nie pamiętają jego przebiegu. Sedacja pozwala na współpracę z lekarzem (np. zmianę pozycji), ale jednocześnie zapewnia komfort.
- Znieczulenie ogólne (narkoza): W tym przypadku pacjent jest całkowicie nieświadomy i nie odczuwa żadnego bólu ani dyskomfortu. Narkoza jest podawana przez anestezjologa, który monitoruje funkcje życiowe pacjenta przez cały czas trwania badania. Jest to opcja dla osób z bardzo niskim progiem bólu, dużym lękiem, a także w przypadku trudnych anatomicznie jelit. Po narkozie wymagany jest dłuższy czas na obserwację i regenerację.
Prawda o bólu: Od czego zależy dyskomfort podczas badania i jak go zminimalizować?
Prawda jest taka, że odczucia bólowe podczas kolonoskopii są bardzo indywidualne. Niektórzy pacjenci przechodzą badanie bez większego dyskomfortu, inni odczuwają silny ból. Od czego to zależy?
- Anatomia jelita: Kręte jelito, zrosty pooperacyjne, czy obecność uchyłków mogą utrudniać przesuwanie endoskopu i powodować ból.
- Doświadczenie lekarza: Umiejętności i delikatność endoskopisty mają ogromny wpływ na komfort pacjenta.
- Poziom lęku: Stres i napięcie mięśniowe mogą nasilać odczuwanie bólu.
- Wprowadzane powietrze: Aby uwidocznić ściany jelita, lekarz wprowadza powietrze, co może powodować uczucie wzdęcia i skurczów.
- Wybierz odpowiednie znieczulenie: To najskuteczniejszy sposób. Jeśli obawiasz się bólu, nie wahaj się poprosić o sedację lub narkozę.
- Rozluźnij się: Spróbuj świadomie oddychać, rozluźnić mięśnie brzucha. Im bardziej jesteś spięty, tym trudniej jest lekarzowi przeprowadzić badanie.
- Komunikuj się z personelem: Jeśli odczuwasz silny ból, powiedz o tym. Lekarz może zmienić technikę lub podać dodatkowe leki.
Znieczulenie na NFZ a prywatnie: Jakie są różnice w dostępności i standardzie?
Dostępność znieczulenia do kolonoskopii różni się znacząco w zależności od tego, czy decydujesz się na badanie w ramach NFZ, czy prywatnie.
- W ramach NFZ: Znieczulenie (sedacja lub narkoza) jest refundowane tylko w określonych przypadkach medycznych. Zazwyczaj dotyczy to sytuacji, gdy badanie bez znieczulenia jest niemożliwe do wykonania (np. z powodu silnego bólu, trudności anatomicznych) lub gdy pacjent ma inne schorzenia, które wymagają znieczulenia ogólnego. Oznacza to, że nie każdy pacjent ma automatycznie prawo do znieczulenia. Często trzeba o nie wnioskować, a dostępność terminów na badania w znieczuleniu może być ograniczona.
- W placówkach prywatnych: Tutaj sytuacja jest zazwyczaj prostsza. Sedacja jest często standardem lub łatwo dostępną, dodatkowo płatną opcją. Narkoza również jest dostępna, choć zazwyczaj wiąże się z wyższym kosztem. Placówki prywatne oferują większą elastyczność w wyborze znieczulenia, co dla wielu pacjentów jest kluczowym czynnikiem przy podejmowaniu decyzji.
Przebieg badania i co dzieje się bezpośrednio po nim
Zarówno sam przebieg kolonoskopii, jak i to, co dzieje się bezpośrednio po niej, może budzić niepokój. Moim zadaniem jest rozwiać Twoje obawy, przedstawiając realistyczny obraz tego, czego możesz się spodziewać. Dzięki temu będziesz czuł się przygotowany i spokojniejszy, wiedząc, że wszystko jest pod kontrolą.
Jak wygląda kolonoskopia od środka? Przebieg zabiegu minuta po minucie
Po wejściu do gabinetu zostaniesz poproszony o położenie się na lewym boku, z podciągniętymi kolanami. Lekarz lub pielęgniarka wyjaśnią Ci jeszcze raz przebieg badania.
- Przygotowanie: Personel medyczny sprawdzi Twoje dane, a jeśli wybrano znieczulenie, zostanie ono podane (dożylnie w przypadku sedacji lub przez maskę/wenflon w przypadku narkozy).
- Wprowadzenie endoskopu: Lekarz delikatnie wprowadzi kolonoskop przez odbyt. Na początku możesz odczuwać lekkie parcie.
- Oglądanie jelita: Endoskop jest powoli przesuwany w głąb jelita grubego. Aby uzyskać lepszą widoczność, lekarz będzie wprowadzał powietrze do jelita, co może powodować uczucie rozpierania, wzdęcia lub skurczów. To normalne.
- Manewrowanie: Kolonoskop jest giętki, ale jelito ma naturalne zakręty. Lekarz będzie delikatnie manewrował, aby pokonać te przeszkody. W tym momencie możesz odczuwać największy dyskomfort, jeśli badanie jest bez znieczulenia.
- Pobieranie wycinków/usuwanie polipów: Jeśli lekarz zauważy podejrzane zmiany lub polipy, może od razu pobrać ich fragmenty do badania histopatologicznego lub usunąć polipy za pomocą specjalnych narzędzi wprowadzanych przez kanał endoskopu. Zazwyczaj nie odczuwasz tych procedur.
- Wycofywanie endoskopu: Po dotarciu do końca jelita grubego (lub do miejsca, do którego udało się dotrzeć), lekarz powoli wycofuje endoskop, dokładnie oglądając śluzówkę.
Pobranie wycinków i usunięcie polipów kiedy lekarz decyduje się na dodatkowe procedury?
Podczas kolonoskopii lekarz ma możliwość nie tylko oglądania, ale i interwencji. Decyzja o pobraniu wycinków (biopsji) lub usunięciu polipów jest podejmowana na bieżąco, w zależności od tego, co zostanie zauważone:
- Pobranie wycinków: Jeśli lekarz zauważy obszary zmienione zapalnie, owrzodzenia, nietypowe zabarwienie śluzówki lub inne podejrzane zmiany, pobierze małe fragmenty tkanki za pomocą specjalnych kleszczyków. Te wycinki zostaną wysłane do badania histopatologicznego, które pozwoli określić ich charakter (np. stan zapalny, zmiany przednowotworowe, nowotwór).
- Usunięcie polipów (polipektomia): Polipy to uwypuklenia błony śluzowej jelita. Większość raków jelita grubego rozwija się z polipów gruczolakowych. Jeśli lekarz znajdzie polipa, zazwyczaj od razu go usuwa, aby zapobiec jego zezłośliwieniu. Mniejsze polipy usuwa się za pomocą pętli elektrokoagulacyjnej, a większe mogą wymagać bardziej zaawansowanych technik.
Pierwsze godziny po badaniu: Czego się spodziewać i na co zwrócić uwagę?
Bezpośrednio po kolonoskopii możesz odczuwać pewne dolegliwości, które są zazwyczaj przejściowe:
- Wzdęcia i gazy: To najczęstszy objaw, spowodowany powietrzem wprowadzanym do jelita podczas badania. Ulgę przyniesie wydalanie gazów nie krępuj się, to naturalne i pomoże Ci poczuć się lepiej.
- Lekkie skurcze brzucha: Mogą być odczuwalne, ale zazwyczaj szybko ustępują.
- Senność i osłabienie: Jeśli miałeś sedację lub narkozę, będziesz potrzebował czasu na wybudzenie i regenerację. Nie powinieneś prowadzić pojazdów ani podejmować ważnych decyzji przez co najmniej 12-24 godziny.
- Niewielkie krwawienie z odbytu: Po pobraniu wycinków lub usunięciu polipów może pojawić się niewielka ilość krwi na papierze toaletowym. To zazwyczaj normalne.
- Silny, narastający ból brzucha
- Obfite krwawienie z odbytu (więcej niż kilka łyżek krwi, skrzepy)
- Gorączka
- Dreszcze
- Omdlenia
Wyniki w Twoich rękach: Jak interpretować opis badania i co dalej?
Po przejściu przez cały proces badania, nadszedł czas na zrozumienie wyników. To kluczowy moment, który zadecyduje o dalszych krokach w dbaniu o Twoje zdrowie. Postaram się wyjaśnić najczęściej spotykane terminy i proces oczekiwania na wyniki, abyś czuł się pewnie w rozmowie z lekarzem.
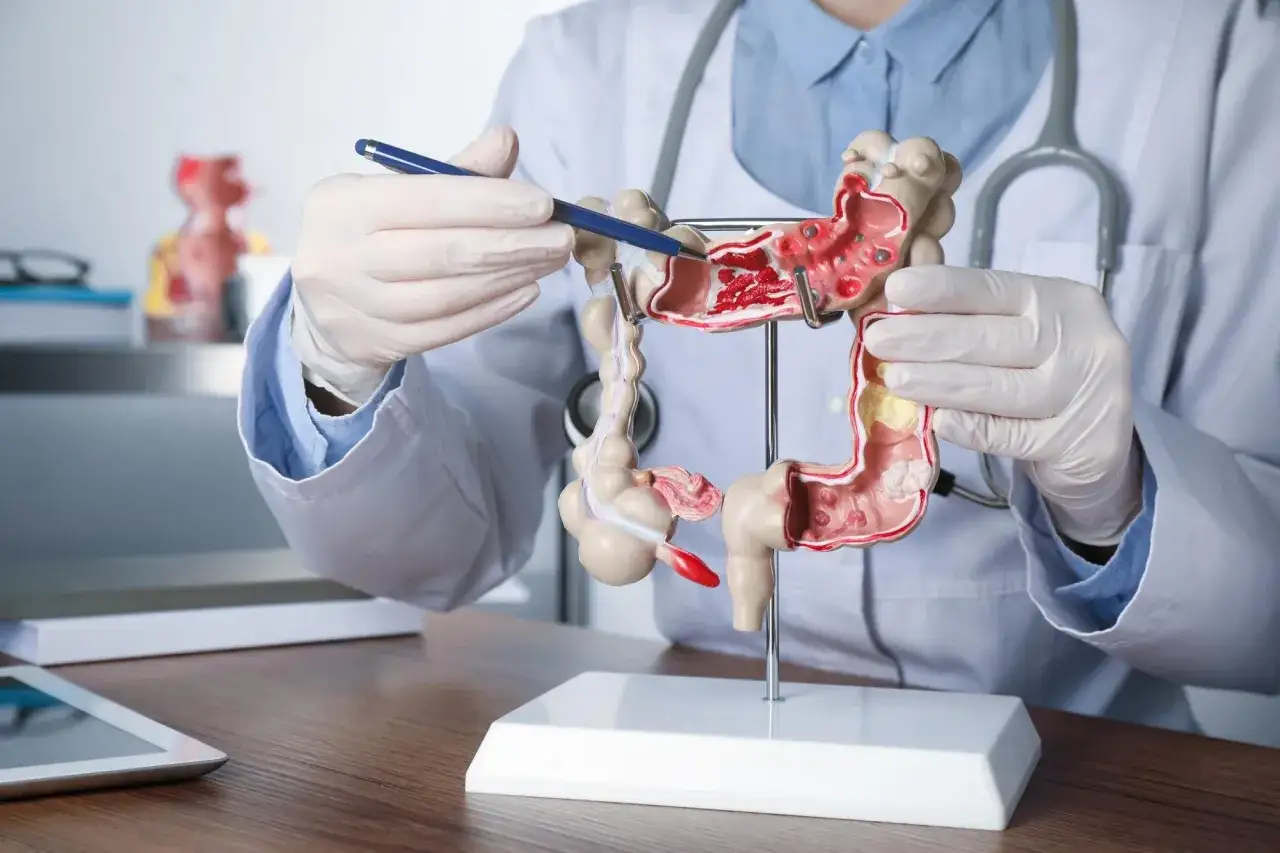
Zrozumieć opis kolonoskopii: Co oznaczają terminy takie jak polip, uchyłek czy adenoma?
Opis kolonoskopii może zawierać wiele medycznych terminów. Oto krótki słowniczek, który pomoże Ci je zrozumieć:
-
Polip: To uwypuklenie błony śluzowej jelita. Polipy mogą być różne:
- Polipy hiperplastyczne: Zazwyczaj są to zmiany łagodne, niegroźne, o niskim potencjale zezłośliwienia.
- Polipy gruczolakowe (adenoma): To zmiany przednowotworowe, które z czasem mogą przekształcić się w raka. Dlatego ich usunięcie jest tak ważne. Mogą być cewkowe, kosmkowe lub cewkowo-kosmkowe.
- Uchyłek: To małe, workowate wypuklenie ściany jelita, które powstaje na skutek uwypuklenia błony śluzowej przez osłabioną warstwę mięśniową. Uchyłki same w sobie nie są groźne, ale mogą ulec zapaleniu (uchyłkowatość, zapalenie uchyłków).
- Stan zapalny: Oznacza obecność stanu zapalnego błony śluzowej jelita, co może być spowodowane różnymi czynnikami, np. chorobami zapalnymi jelit (wrzodziejące zapalenie jelita grubego, choroba Leśniowskiego-Crohna) lub infekcjami.
- Zmiany naczyniowe: Mogą to być np. teleangiektazje (poszerzone naczynka krwionośne), które mogą być przyczyną krwawień.
- Zmiana rozrostowa: Ogólne określenie na każdą zmianę, która charakteryzuje się nadmiernym wzrostem komórek. Wymaga dalszej diagnostyki histopatologicznej.
Wynik histopatologiczny: Ile się czeka i dlaczego jest tak ważny?
Jeśli podczas kolonoskopii pobrano wycinki lub usunięto polipy, zostaną one wysłane do badania histopatologicznego. To oznacza, że próbki tkanki są analizowane pod mikroskopem przez patomorfologa. Wynik histopatologiczny jest absolutnie kluczowy, ponieważ to on ostatecznie określa charakter zmian czy są łagodne, przednowotworowe, czy już złośliwe (rakowe). Na wynik histopatologiczny zazwyczaj czeka się od 2 do 4 tygodni, choć w niektórych przypadkach może to trwać dłużej. Ten czas oczekiwania bywa stresujący, ale jest niezbędny do postawienia precyzyjnej diagnozy. To właśnie na podstawie tego wyniku lekarz podejmie decyzję o dalszym postępowaniu, dlatego jego dokładność jest priorytetem.Przeczytaj również: Czy logopeda to zawód medyczny? Sprawdź kontrowersje prawne i skutki
Dalsze kroki: Co zaleci lekarz po otrzymaniu wyników i jakie jest dalsze postępowanie?
Po otrzymaniu wszystkich wyników, w tym histopatologicznych, lekarz omówi je z Tobą i przedstawi dalsze zalecenia. Dalsze postępowanie zależy od diagnozy:
- Wynik prawidłowy lub łagodne zmiany: Jeśli wszystko jest w porządku lub wykryto tylko łagodne zmiany (np. polipy hiperplastyczne), lekarz zaleci kontrolną kolonoskopię w zależności od Twojego wieku i czynników ryzyka (np. za 5 lub 10 lat).
- Polipy gruczolakowe: Jeśli usunięto polipy gruczolakowe, lekarz określi harmonogram kolejnych badań kontrolnych. Zazwyczaj są one zalecane częściej (np. za 3-5 lat), ponieważ masz zwiększone ryzyko rozwoju nowych polipów.
- Choroby zapalne jelit: W przypadku zdiagnozowania chorób takich jak wrzodziejące zapalenie jelita grubego czy choroba Leśniowskiego-Crohna, lekarz wdroży odpowiednie leczenie farmakologiczne i ustali plan regularnych kontroli.
- Zmiany nowotworowe: Jeśli wynik histopatologiczny potwierdzi obecność raka, zostaniesz skierowany do onkologa lub chirurga. Lekarz omówi z Tobą plan leczenia, który może obejmować operację, chemioterapię, radioterapię lub inne terapie.