Ten artykuł to Twój kompleksowy przewodnik po bezpłatnej kolonoskopii w Polsce, dostępnej dla osób po 50. roku życia. Dowiesz się, dlaczego to badanie jest tak ważne dla Twojego zdrowia, kto dokładnie może z niego skorzystać, jak krok po kroku umówić się na wizytę oraz jak się do niej przygotować, aby przebiegła komfortowo i bezpiecznie.
Bezpłatna kolonoskopia po 50. roku życia to kluczowa profilaktyka raka jelita grubego, dostępna w ramach programu NFZ bez skierowania.
- Program Badań Przesiewowych raka jelita grubego jest finansowany przez NFZ i nie wymaga skierowania.
- Główna grupa wiekowa to osoby 50-65 lat, bez objawów i kolonoskopii w ciągu ostatnich 10 lat.
- Osoby 40-49 lat z krewnym pierwszego stopnia chorującym na raka jelita grubego również mogą skorzystać.
- Kolonoskopia pozwala na wykrycie i usunięcie polipów, zmniejszając ryzyko zachorowania na raka o 60-90%.
- Badanie zmniejsza ryzyko zgonu z powodu raka jelita grubego o 50%.
- Listy placówek realizujących program są dostępne na stronach NFZ i pbp.org.pl.

Dlaczego bezpłatna kolonoskopia po 50-tce to Twoja polisa na życie?
Rak jelita grubego to jeden z najgroźniejszych nowotworów, który niestety zbiera w Polsce tragiczne żniwo. Jednak, co niezwykle ważne, jest to również jeden z tych nowotworów, którym możemy skutecznie zapobiegać dzięki wczesnej diagnostyce. Bezpłatna kolonoskopia po 50. roku życia to nie tylko badanie, to realna szansa na ochronę Twojego zdrowia i życia, którą oferuje nam system opieki zdrowotnej.
Rak jelita grubego w Polsce: cichy zabójca, którego możesz przechytrzyć
Rak jelita grubego często nazywany jest "cichym zabójcą", ponieważ przez długi czas rozwija się bezobjawowo. Kiedy pojawiają się pierwsze symptomy, choroba może być już w zaawansowanym stadium, co znacząco utrudnia leczenie. Statystyki są alarmujące: w Polsce co roku diagnozuje się około 18 000 nowych przypadków. To drugi co do częstości występowania nowotwór u kobiet i trzeci u mężczyzn. Niestety, ponad połowa przypadków jest wykrywana w zaawansowanym stadium, co drastycznie pogarsza rokowania. Prognozy są jeszcze bardziej niepokojące, przewidując wzrost liczby zachorowań do 24,6 tys. do 2025 roku. Obserwujemy również niepokojący trend wzrostu zachorowań wśród osób młodszych, przed 50. rokiem życia. Te dane jasno pokazują, że nie możemy czekać. Musimy działać profilaktycznie, zanim choroba da o sobie znać.
Czym są polipy i dlaczego ich usunięcie to najlepsza forma profilaktyki?
Wiele osób nie zdaje sobie sprawy, że rak jelita grubego rzadko pojawia się nagle. Zazwyczaj rozwija się on z małych, łagodnych narośli w jelicie, zwanych polipami. Polipy te, choć początkowo niegroźne, z czasem mogą ulec zezłośliwieniu i przekształcić się w nowotwór. I tu właśnie wkracza kolonoskopia. To badanie pozwala na wykrycie tych polipów już na etapie bezobjawowym, zanim staną się zagrożeniem. Co więcej, podczas kolonoskopii lekarz może natychmiast usunąć znalezione polipy. Usunięcie polipów podczas kolonoskopii może zmniejszyć ryzyko zachorowania na raka jelita grubego nawet o 60-90%. To prosta, a zarazem niezwykle skuteczna interwencja, która dosłownie może uratować życie.
Jedno badanie co 10 lat: jak kolonoskopia zmniejsza ryzyko zgonu o ponad połowę?
Regularne wykonywanie kolonoskopii, zwłaszcza jeśli wynik jest prawidłowy i nie wykryto żadnych zmian, jest niezwykle skuteczną metodą profilaktyki. W przypadku braku niepokojących zmian, kolejne badanie przesiewowe zaleca się zazwyczaj po 10 latach. To pokazuje, jak długotrwałą ochronę może zapewnić jedna procedura. Badania dowodzą, że kolonoskopia przesiewowa zmniejsza ryzyko zgonu z powodu raka jelita grubego o 50%. Pomyśl o tym: jedno badanie raz na dekadę może obniżyć ryzyko śmierci z powodu jednego z najgroźniejszych nowotworów o połowę! To prosta procedura, która, choć bywa postrzegana jako nieprzyjemna, ma potencjał, by uratować Twoje życie.

Program Badań Przesiewowych NFZ: Kto i na jakich zasadach może skorzystać?
Narodowy Fundusz Zdrowia, w ramach Narodowej Strategii Onkologicznej, finansuje Program Badań Przesiewowych raka jelita grubego. Jego głównym celem jest zwiększenie dostępności do kolonoskopii i wczesne wykrywanie zmian, zanim przekształcą się w nowotwór. To ogromna szansa, z której warto skorzystać.
Kryterium wieku: Czy masz od 50 do 65 lat i kwalifikujesz się z automatu?
Głównym kryterium kwalifikacji do programu jest wiek. Jeśli masz od 50 do 65 lat, masz dużą szansę na skorzystanie z bezpłatnej kolonoskopii. Ważne jest jednak, aby spełniać dodatkowe warunki: nie możesz mieć objawów klinicznych sugerujących raka jelita grubego (takich jak krwawienie z przewodu pokarmowego, niewyjaśniona anemia, nagła zmiana rytmu wypróżnień) oraz nie mogłeś mieć wykonanej kolonoskopii w ciągu ostatnich 10 lat. Jeśli spełniasz te kryteria, badanie jest dla Ciebie dostępne "z automatu", bez dodatkowych formalności poza wypełnieniem ankiety kwalifikacyjnej.
Grupa podwyższonego ryzyka: Kiedy możesz wykonać badanie już po 40. roku życia?
Program przewiduje również możliwość wcześniejszego badania dla osób z grupy podwyższonego ryzyka. Jeśli masz od 40 do 49 lat i masz krewnego pierwszego stopnia (rodzice, rodzeństwo, dzieci), u którego zdiagnozowano raka jelita grubego, również możesz skorzystać z bezpłatnej kolonoskopii. W tym przypadku także obowiązują pozostałe warunki: brak objawów klinicznych i brak kolonoskopii w ciągu ostatnich 10 lat.
Kto musi poczekać? Główne kryteria wyłączenia z darmowego programu
Istnieją pewne sytuacje, które wykluczają udział w bezpłatnym programie przesiewowym. Ważne jest, aby je znać, aby uniknąć nieporozumień. Główne kryteria wyłączenia to:
- Obecność objawów klinicznych sugerujących raka jelita grubego (np. krwawienie z przewodu pokarmowego, niewyjaśniona anemia, nagła zmiana rytmu wypróżnień). W takich przypadkach nie jest to już badanie przesiewowe, lecz diagnostyczne, które wymaga skierowania od lekarza i jest realizowane w innym trybie.
- Wykonana kolonoskopia w ciągu ostatnich 10 lat. Program ma na celu dotarcie do osób, które nie były badane w ostatniej dekadzie.
- Wiek poza wskazanymi przedziałami (chyba że kwalifikacja wynika z innych programów lub indywidualnych wskazań lekarskich).
Kryteria te mają na celu skierowanie programu do osób zdrowych, u których badanie ma charakter przesiewowy, czyli ma wykryć zmiany, zanim pojawią się jakiekolwiek objawy. Jeśli masz objawy, niezwłocznie skonsultuj się z lekarzem rodzinnym, który skieruje Cię na odpowiednią diagnostykę.
Ankieta kwalifikacyjna, czyli ostatni krok przed zapisem na badanie
Zamiast tradycyjnego skierowania od lekarza, do programu przesiewowego kwalifikuje Cię ankieta kwalifikacyjna. To dokument, który wypełniasz bezpośrednio w placówce wykonującej badanie. Na podstawie Twoich odpowiedzi personel medyczny oceni, czy spełniasz wszystkie kryteria i możesz zostać przyjęty do programu. Ankieta jest kluczowa dla formalnego przyjęcia i zastępuje skierowanie, co znacznie upraszcza cały proces.
Jak zapisać się na darmową kolonoskopię? Przewodnik krok po kroku
Zapisanie się na darmową kolonoskopię jest prostsze, niż mogłoby się wydawać. Nie musisz martwić się o skomplikowane procedury czy długie oczekiwanie na skierowanie. Przygotowałem dla Ciebie praktyczny przewodnik, który rozwieje wszelkie wątpliwości.
Zapomnij o skierowaniu: jak umówić się na badanie bezpośrednio w placówce?
To jedna z najważniejszych informacji: do udziału w programie przesiewowym nie jest potrzebne skierowanie od lekarza rodzinnego. To ogromne ułatwienie! Wystarczy, że skontaktujesz się bezpośrednio z wybraną placówką, która realizuje program. Możesz to zrobić telefonicznie, mailowo lub osobiście. Podczas kontaktu umówisz dogodny dla siebie termin badania i dowiesz się o wszystkich szczegółach.
Gdzie znaleźć aktualną listę ośrodków wykonujących badanie w Twojej okolicy?
Aby znaleźć placówkę realizującą program w Twojej okolicy, skorzystaj z wiarygodnych źródeł. Najlepsze z nich to:
- Strony internetowe Narodowego Funduszu Zdrowia (NFZ): Szukaj w zakładkach dotyczących programów profilaktycznych lub świadczeń zdrowotnych. Często dostępne są tam wyszukiwarki placówek.
- Portal Programu Badań Przesiewowych (pbp.org.pl): To dedykowane źródło informacji o programie, gdzie znajdziesz aktualne listy ośrodków w całej Polsce.
Moja rada: sprawdź kilka źródeł i porównaj dostępność terminów. Czasem warto zadzwonić do kilku placówek, aby znaleźć najdogodniejszy termin i lokalizację.
Rezerwacja terminu: O co zapytać podczas rozmowy i jakie informacje przygotować?
Gdy już wybierzesz placówkę, przygotuj się na rozmowę. Oto lista pytań, które warto zadać, oraz informacje, które powinieneś mieć pod ręką:
- Dostępność terminów: Zapytaj o najbliższe wolne terminy, ale także o te bardziej odległe, jeśli potrzebujesz więcej czasu na przygotowanie.
- Możliwość wykonania badania w znieczuleniu: Dowiedz się, czy placówka oferuje znieczulenie miejscowe (żel) lub ogólne (sedację) i czy jest ono finansowane w ramach programu NFZ. To ważna kwestia dla Twojego komfortu.
- Jakie dokumenty zabrać na wizytę: Z pewnością będzie to dowód osobisty. Jeśli masz choroby przewlekłe, zapytaj, czy potrzebna jest dokumentacja medyczna.
- Gdzie i kiedy odebrać preparaty do przygotowania jelita: To kluczowe, abyś mógł odpowiednio wcześnie rozpocząć przygotowania.
- Czy placówka oferuje możliwość konsultacji z lekarzem przed badaniem: Jeśli masz jakiekolwiek wątpliwości lub obawy, taka konsultacja może być bardzo pomocna.
Zawsze sugeruję, aby zanotować wszystkie ważne informacje, w tym datę, godzinę, nazwę preparatu i wszelkie zalecenia. Pamięć bywa zawodna, a szczegóły są tu kluczowe.
Klucz do sukcesu: Jak perfekcyjnie przygotować się do kolonoskopii?
Odpowiednie przygotowanie jelita to absolutnie kluczowy element, który decyduje o skuteczności i bezpieczeństwie kolonoskopii. Bez niego lekarz nie będzie w stanie dokładnie obejrzeć całego jelita i wykryć nawet najmniejszych zmian. Wiem, że przygotowanie bywa uciążliwe i wymaga dyscypliny, ale uwierz mi jest wykonalne i niezwykle ważne. To inwestycja w Twoje zdrowie.
Dieta przed badaniem: Co wolno jeść, a czego unikać na 7 dni przed terminem?
Przygotowania do kolonoskopii zaczynają się na kilka dni przed badaniem, a ich fundamentem jest odpowiednia dieta. Na około 7 dni przed terminem powinieneś przejść na dietę ubogoresztkową, aby zminimalizować ilość błonnika i niestrawionych resztek w jelitach. Oto, czego możesz się spodziewać:- Produkty dozwolone: białe pieczywo, drobne kasze (np. manna), ryż, makaron, gotowane mięso (chude, np. drób, ryby), klarowne zupy i buliony bez warzyw, kisiel bez owoców, galaretki, jajka.
- Produkty zakazane: pieczywo pełnoziarniste, surowe warzywa i owoce (zwłaszcza te z pestkami, skórkami), nasiona, orzechy, pestki, tłuste mięsa i wędliny, kasze gruboziarniste, produkty mleczne (niektóre źródła zalecają ich unikanie).
Celem tych ograniczeń jest zapewnienie, że Twoje jelita będą jak najczystsze, co umożliwi lekarzowi precyzyjną diagnostykę.
Dzień przed badaniem: Jak wygląda dieta płynna i dlaczego jest tak ważna?
Dzień poprzedzający badanie to moment, w którym przechodzisz na ścisłą dietę płynną. Od tego dnia nie wolno spożywać żadnych pokarmów stałych. Możesz pić:
- Wodę niegazowaną.
- Herbatę (bez mleka).
- Kawę (bez mleka i fusów).
- Bulion bez warzyw i makaronu.
- Klarowne soki owocowe bez miąższu (np. jabłkowy).
- Kisiel i galaretki bez owoców.
Celem diety płynnej jest całkowite opróżnienie jelit z treści pokarmowej. To kluczowe, aby preparaty przeczyszczające mogły zadziałać efektywnie i dokładnie oczyścić jelito, co jest absolutnie niezbędne dla prawidłowego przebiegu badania.
Preparaty przeczyszczające: Instrukcja prawidłowego stosowania i praktyczne porady
Preparaty przeczyszczające to drugi, obok diety, filar przygotowania. Otrzymasz je w placówce wykonującej badanie, a ich stosowanie musi być ściśle zgodne z instrukcją producenta i zaleceniami lekarza. Zazwyczaj dawka jest podzielona na dwie części: pierwszą przyjmuje się wieczorem w dniu poprzedzającym badanie, a drugą rano w dniu badania. Pamiętaj:
- Pij dużo płynów: Podczas przyjmowania preparatów przeczyszczających, a także po nich, niezwykle ważne jest picie dużej ilości wody, aby zapobiec odwodnieniu.
- Praktyczne porady: Jeśli smak preparatu jest dla Ciebie nieprzyjemny, możesz spróbować go schłodzić, pić przez słomkę, a czasem (jeśli producent na to pozwala) dodać sok z cytryny.
- Nie obawiaj się skutków ubocznych: Nudności, wzdęcia, a nawet wymioty mogą się pojawić i są normalną reakcją organizmu na silne działanie przeczyszczające. To oznacza, że preparat działa.
Choroby przewlekłe i leki: O czym koniecznie musisz poinformować lekarza?
Przed badaniem musisz bezwzględnie poinformować lekarza lub personel medyczny o wszystkich swoich chorobach przewlekłych i przyjmowanych lekach. To absolutnie kluczowe dla Twojego bezpieczeństwa. Szczególnie ważne są:
- Leki przeciwzakrzepowe (np. Warfin, Xarelto, Pradaxa, Acenokumarol, Plavix, Aspiryna): Mogą wymagać odstawienia lub zamiany na inne na kilka dni przed badaniem, aby zminimalizować ryzyko krwawienia.
- Leki na cukrzycę: Dawkowanie może wymagać modyfikacji ze względu na dietę.
- Leki na nadciśnienie: Zazwyczaj można je przyjmować normalnie, ale zawsze należy to potwierdzić.
- Choroby serca, niewydolność nerek, alergie na leki, wcześniejsze reakcje na znieczulenie.
W niektórych przypadkach konieczna może być modyfikacja dawkowania leków lub ich odstawienie na kilka dni przed badaniem. Zawsze konsultuj te zmiany ze swoim lekarzem prowadzącym, nigdy nie rób tego na własną rękę!
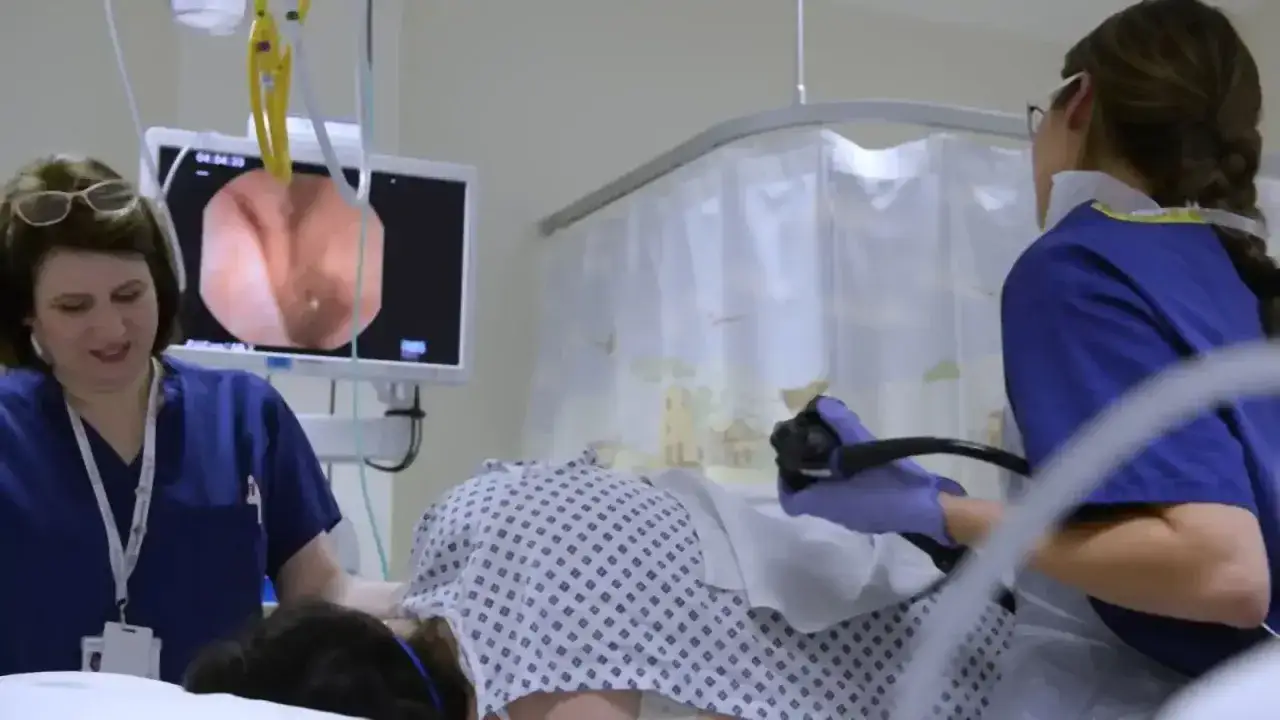
Przebieg kolonoskopii: Co dzieje się w gabinecie i czy jest się czego bać?
Wiele osób obawia się kolonoskopii, co jest zupełnie naturalne. Moim celem jest rozwianie tych obaw i przedstawienie Ci, czego możesz się spodziewać. Współczesna medycyna i nowoczesny sprzęt sprawiają, że badanie jest znacznie bardziej komfortowe i bezpieczne, niż mogłoby się wydawać.
Czy badanie w znieczuleniu jest standardem? Twoje prawa i dostępne opcje
Kolonoskopia może być wykonana w znieczuleniu miejscowym (za pomocą żelu znieczulającego aplikowanego do odbytu) lub w znieczuleniu ogólnym, czyli tzw. sedacji. Sedacja to stan głębokiego relaksu, w którym pacjent jest świadomy, ale odczuwa znacznie mniejszy dyskomfort, a często nie pamięta samego badania. To bardzo dobra wiadomość: znieczulenie ogólne jest również finansowane w ramach programu NFZ, co jest ogromnym udogodnieniem dla pacjentów obawiających się bólu. Masz prawo do wyboru opcji znieczulenia i powinieneś to zgłosić podczas rezerwacji terminu lub przed badaniem. Nie wahaj się z tego skorzystać, jeśli zwiększy to Twój komfort.Od przyjęcia do wypisu: Ile naprawdę trwa cała procedura?
Choć samo badanie kolonoskopowe jest stosunkowo krótkie, cała wizyta w placówce wymaga zarezerwowania odpowiedniej ilości czasu. Typowy przebieg wizyty wygląda następująco:
- Przyjęcie i formalności: Wypełnienie ankiety kwalifikacyjnej, rozmowa z pielęgniarką i lekarzem, wyjaśnienie wszelkich wątpliwości.
- Przygotowanie do badania: Przebranie się w strój szpitalny.
- Samo badanie: Trwa zazwyczaj od 15 do 40 minut, w zależności od warunków anatomicznych i ewentualnych interwencji (np. usunięcia polipów).
- Czas po badaniu: Po kolonoskopii, zwłaszcza jeśli była wykonana w sedacji, pacjent jest monitorowany przez około 1-2 godziny, aby upewnić się, że czuje się dobrze i nie ma żadnych niepokojących objawów.
Podsumowując, choć sama kolonoskopia jest szybka, na całą wizytę w placówce należy zarezerwować kilka godzin.
Co się dzieje, gdy lekarz znajdzie polipa? Natychmiastowe usunięcie to standard
Jednym z największych atutów kolonoskopii jest jej charakter terapeutyczny. Jeśli podczas badania lekarz znajdzie polipa (o wielkości do 15 mm), zostanie on usunięty od razu. Lekarz wprowadza przez kolonoskop specjalne narzędzia (np. pętlę diatermiczną) i bezpiecznie usuwa zmianę. To niezwykle ważne, ponieważ eliminuje ryzyko rozwoju raka. Usunięte polipy są zawsze przesyłane do badania histopatologicznego, które określa ich charakter czy są łagodne, czy mają cechy dysplazji (stanu przednowotworowego).
Czy kolonoskopia boli? Odczucia pacjentów i rola nowoczesnego sprzętu
To pytanie, które zadaje sobie chyba każdy pacjent. Odczucia są bardzo indywidualne, ale dzięki nowoczesnemu sprzętowi (giętkie, cienkie kolonoskopy) oraz możliwości zastosowania znieczulenia (szczególnie sedacji), dyskomfort jest minimalizowany. Wielu pacjentów po sedacji w ogóle nie pamięta badania lub opisuje je jako nieznacznie nieprzyjemne. Poważne powikłania, takie jak krwawienie, są rzadkie (około 1 na 1000 badań), a perforacja jelita jest ekstremalnie rzadka (około 1 na 10 000 badań). Kolonoskopia jest bezpiecznym badaniem, a personel medyczny dba o Twój komfort i bezpieczeństwo na każdym etapie.
Co po badaniu? Jak rozumieć wyniki i jakie są dalsze zalecenia?
Po badaniu kolonoskopowym naturalne jest, że chcesz jak najszybciej poznać jego wyniki i zrozumieć, co dalej. Ta sekcja pomoże Ci zorientować się w dalszych krokach, niezależnie od tego, czy wynik jest prawidłowy, czy wymaga dalszych działań. Pamiętaj, że zrozumienie zaleceń jest kluczowe dla Twojej dalszej profilaktyki.
Wynik prawidłowy: Kiedy zaplanować następne badanie profilaktyczne?
Jeśli wynik Twojej kolonoskopii jest prawidłowy, co oznacza, że lekarz nie wykrył żadnych polipów ani innych niepokojących zmian, to świetna wiadomość! W takim przypadku kolejne badanie profilaktyczne jest zazwyczaj zalecane po 10 latach. To długi okres spokoju, który pokazuje, jak skuteczna jest kolonoskopia w prewencji. Zawsze jednak stosuj się do indywidualnych zaleceń lekarza, który wykonywał badanie, ponieważ może on mieć dodatkowe uwagi dotyczące Twojego przypadku.
Wykryto i usunięto polipy: Jak często będziesz potrzebować kontroli?
Jeśli podczas badania wykryto i usunięto polipy, dalsze zalecenia będą zależały od wyniku badania histopatologicznego, które oceni charakter tych polipów (czy były łagodne, czy miały cechy dysplazji). W zależności od typu, wielkości i liczby usuniętych polipów, lekarz może zalecić kontrolną kolonoskopię w krótszym odstępie czasu, na przykład:
- Za 1 rok.
- Za 3 lata.
- Za 5 lat.
Nie martw się, to standardowa procedura mająca na celu monitorowanie Twojego zdrowia i upewnienie się, że nie pojawiają się nowe zmiany. Ścisłe przestrzeganie tych zaleceń jest niezwykle ważne, aby utrzymać ryzyko rozwoju raka jelita grubego na minimalnym poziomie.
Przeczytaj również: Czy w placówkach medycznych obowiązują maseczki? Sprawdź aktualne zasady
Wynik wymagający dalszych działań: Co to oznacza i jakie są kolejne kroki?
W rzadkich przypadkach wynik badania może wskazywać na potrzebę dalszej diagnostyki lub leczenia. Może to oznaczać na przykład, że wykryto zmianę nowotworową, polipów nie udało się usunąć w całości, lub zaobserwowano inne niepokojące patologie. Ważne jest, aby pamiętać, że nie oznacza to od razu najgorszego, ale jest sygnałem do podjęcia dalszych, szybkich działań. Lekarz szczegółowo omówi z Tobą plan postępowania, który może obejmować:
- Konsultację ze specjalistą (np. onkologiem, chirurgiem).
- Dodatkowe badania diagnostyczne, takie jak tomografia komputerowa (TK) czy rezonans magnetyczny (MRI).
- Zaplanowanie leczenia, jeśli będzie to konieczne.
Pamiętaj, że wczesne wykrycie daje zawsze najlepsze rokowania. Lekarz prowadzący szczegółowo omówi z Tobą każdy kolejny krok i zapewni Ci wsparcie w procesie diagnostyki i leczenia.