Bezdech senny to poważne schorzenie, które dotyka miliony ludzi na całym świecie, znacząco obniżając jakość życia i niosąc za sobą ryzyko wielu groźnych powikłań. W tym artykule, jako Szymon Wieczorek, pragnę kompleksowo omówić dostępne metody leczenia tej dolegliwości, począwszy od diagnostyki, przez zasady refundacji, aż po praktyczne aspekty codziennej terapii. Moim celem jest dostarczenie wiarygodnych i uporządkowanych informacji, które pomogą Państwu podjąć świadomą decyzję o najlepszej ścieżce terapeutycznej, niezależnie od tego, czy dopiero podejrzewają Państwo u siebie bezdech, czy już otrzymali diagnozę.
Skuteczne leczenie bezdechu sennego to klucz do zdrowia, spokojnego snu i poprawy jakości życia.
- Podstawą leczenia jest profesjonalna diagnostyka, najczęściej poprzez badanie polisomnograficzne, inicjowana przez lekarza rodzinnego.
- Terapia aparatem CPAP jest uznawana za "złoty standard" w leczeniu obturacyjnego bezdechu sennego.
- W Polsce istnieje możliwość uzyskania refundacji NFZ na aparat CPAP (1890 zł co 5 lat) i maskę (180 zł co 6 miesięcy) po spełnieniu określonych warunków.
- Alternatywne metody leczenia obejmują aparaty wewnątrzustne, leczenie operacyjne oraz innowacyjne terapie, jak stymulacja nerwu podjęzykowego.
- Domowe sposoby i zmiana stylu życia (np. redukcja wagi, zmiana pozycji snu) są ważnym wsparciem, ale zazwyczaj nie zastępują profesjonalnej terapii.
- Nieleczony bezdech senny prowadzi do poważnych powikłań zdrowotnych, takich jak nadciśnienie, zawał, udar, cukrzyca oraz zwiększa ryzyko wypadków.

Dlaczego leczenie bezdechu sennego to inwestycja w życie, a nie tylko w spokojny sen?
Wielu moich pacjentów początkowo bagatelizuje bezdech senny, traktując go jedynie jako uciążliwy problem ze snem lub głośne chrapanie. Nic bardziej mylnego. Chociaż objawy takie jak zmęczenie czy senność w ciągu dnia są niezwykle dokuczliwe, to prawdziwe zagrożenie kryje się w tym, co dzieje się w organizmie podczas każdej nocy. Nieleczony bezdech senny to bomba z opóźnionym zapłonem, która może prowadzić do szeregu poważnych chorób i znacząco skrócić życie. Zrozumienie tego jest pierwszym krokiem do podjęcia skutecznego leczenia i odzyskania zdrowia.
Czym grozi nocne podduszanie? Poważne skutki nieleczonego bezdechu.
Wyobraźmy sobie, co dzieje się z organizmem, gdy co kilka, kilkanaście, a nawet kilkadziesiąt razy w ciągu godziny przestaje oddychać. Właśnie na tym polega mechanizm bezdechu sennego. Podczas każdego epizodu bezdechu, drogi oddechowe zapadają się, blokując przepływ powietrza. To prowadzi do głębokiego niedotlenienia organizmu, a w konsekwencji do gwałtownego spadku poziomu tlenu we krwi i wzrostu poziomu dwutlenku węgla. Mózg, wyczuwając zagrożenie, wysyła sygnał do wybudzenia, aby przywrócić drożność dróg oddechowych. Te mikroprzebudzenia, choć często nieświadome, fragmentują sen, uniemożliwiając osiągnięcie jego głębokich, regenerujących faz. Skutkiem jest nie tylko permanentne zmęczenie, ale przede wszystkim ogromne obciążenie dla układu krążenia i nerwowego, które przez całą noc pracują w trybie alarmowym.Nadciśnienie, zawał, cukrzyca: jak bezdech wpływa na cały organizm?
Konsekwencje powtarzającego się niedotlenienia i stresu dla organizmu są dramatyczne. Nieleczony bezdech senny jest silnym czynnikiem ryzyka wielu chorób cywilizacyjnych. Przede wszystkim, prowadzi do rozwoju i zaostrzenia nadciśnienia tętniczego, które staje się oporne na leczenie. Serce, zmuszone do cięższej pracy, jest bardziej podatne na chorobę niedokrwienną serca, a w skrajnych przypadkach może dojść do zawału mięśnia sercowego. Niebezpieczeństwo dotyczy również mózgu bezdech znacząco zwiększa ryzyko udaru mózgu. Co więcej, zaburzenia snu i niedotlenienie wpływają na gospodarkę hormonalną, prowadząc do insulinooporności i zwiększając ryzyko rozwoju cukrzycy typu 2. To wszystko sprawia, że bezdech senny to nie tylko problem ze snem, ale poważne zagrożenie dla całego organizmu.Senność za kierownicą: ukryte zagrożenie dla Ciebie i innych.
Jednym z najbardziej bezpośrednich i niebezpiecznych objawów bezdechu sennego jest nadmierna senność w ciągu dnia. Osoby cierpiące na bezdech często zasypiają w najmniej odpowiednich momentach podczas czytania, oglądania telewizji, a co najgorsze, za kierownicą samochodu. Badania pokazują, że kierowcy z nieleczonym bezdechem sennym mają kilkukrotnie wyższe ryzyko spowodowania wypadku komunikacyjnego. To nie tylko zagrożenie dla nich samych, ale i dla innych uczestników ruchu drogowego. Podobnie, senność może prowadzić do poważnych wypadków w pracy, zwłaszcza w zawodach wymagających skupienia i obsługi maszyn. Dlatego leczenie bezdechu to nie tylko poprawa komfortu życia, ale także kwestia bezpieczeństwa publicznego.
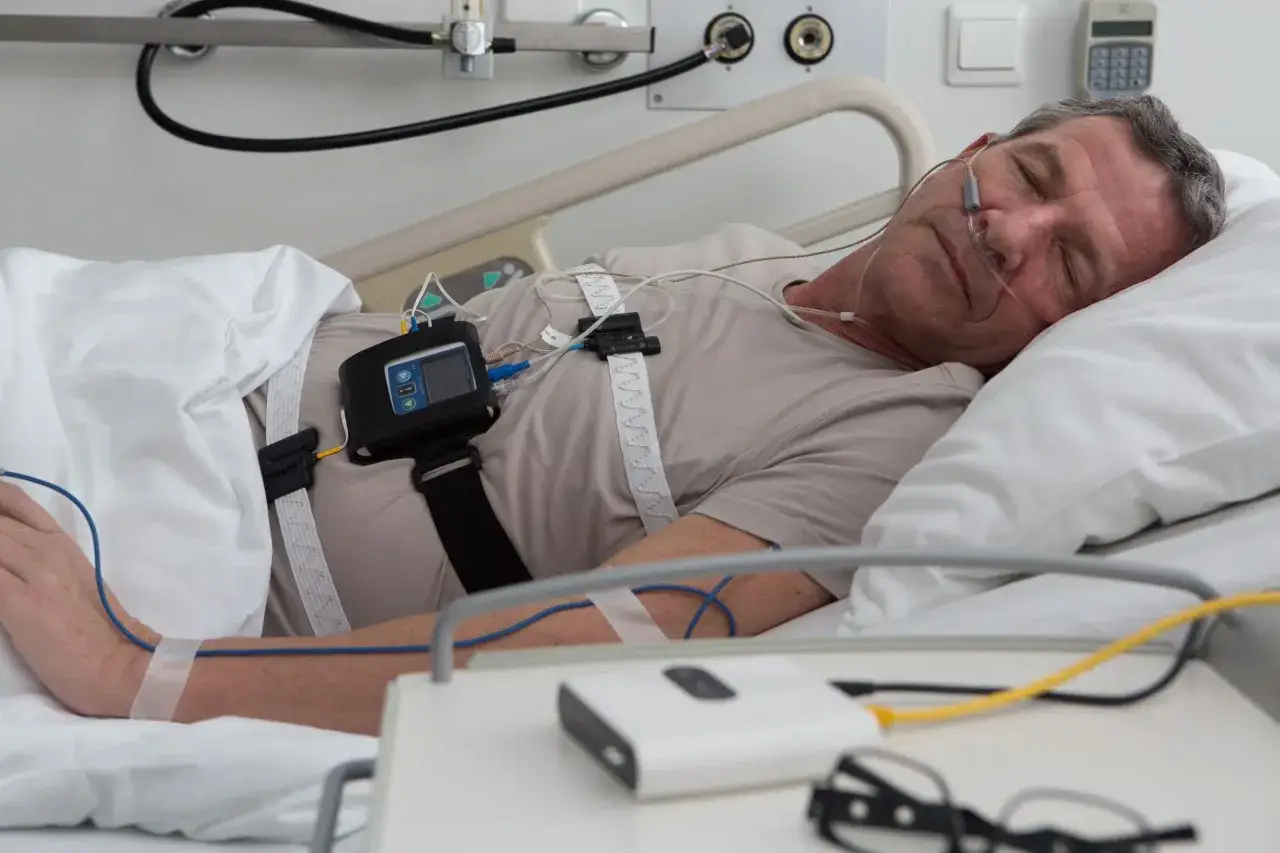
Od podejrzenia do diagnozy: Twoja mapa drogowa do zdrowia
Jeśli podejrzewają Państwo u siebie bezdech senny lub ktoś z bliskich zwrócił uwagę na Państwa głośne chrapanie i przerwy w oddychaniu, to już pierwszy, bardzo ważny krok został zrobiony. Teraz czas na działanie. Nie należy zwlekać, ponieważ wczesna diagnoza i leczenie mogą zapobiec wielu poważnym powikłaniom. Poniżej przedstawiam jasną ścieżkę, która poprowadzi Państwa od pierwszych podejrzeń do postawienia pewnej diagnozy.
Krok 1: Do jakiego lekarza się udać? Internista, laryngolog, a może pulmonolog?
Pierwszym i najważniejszym krokiem jest wizyta u lekarza rodzinnego. To właśnie on, po zebraniu wywiadu i wstępnym badaniu, może skierować Państwa do odpowiedniego specjalisty. Najczęściej są to:
- Pulmonolog specjalista chorób płuc, często zajmujący się diagnostyką i leczeniem zaburzeń oddychania w czasie snu.
- Laryngolog oceni stan górnych dróg oddechowych, wykluczając lub potwierdzając anatomiczne przyczyny bezdechu.
- Neurolog w przypadku podejrzenia bezdechu centralnego lub innych zaburzeń neurologicznych wpływających na sen.
- Kardiolog jeśli bezdechowi towarzyszą problemy z sercem lub nadciśnienie.
Krok 2: Polisomnografia, czyli złoty standard w diagnostyce bezdechu: na czym polega to badanie?
Polisomnografia to bez wątpienia "złoty standard" w diagnostyce bezdechu sennego. Jest to kompleksowe badanie, które monitoruje wiele parametrów fizjologicznych podczas snu pacjenta, zazwyczaj w specjalistycznym laboratorium snu. Podczas polisomnografii monitorowane są między innymi:
- Przepływ powietrza przez nos i usta.
- Ruchy klatki piersiowej i brzucha (oddychanie).
- Poziom tlenu we krwi (saturacja).
- Aktywność elektryczna mózgu (EEG) pozwala określić fazy snu i wybudzenia.
- Ruchy gałek ocznych (EOG).
- Napięcie mięśni (EMG).
- Pozycja ciała.
- Aktywność serca (EKG).
Czy badanie snu można wykonać w domu? Poligrafia jako alternatywa.
W niektórych przypadkach, zwłaszcza gdy podejrzewa się obturacyjny bezdech senny o umiarkowanym lub ciężkim nasileniu, możliwe jest wykonanie diagnostyki w warunkach domowych. Mówimy wtedy o poligrafii. Jest to uproszczona wersja polisomnografii, która monitoruje mniej parametrów, zazwyczaj skupiając się na przepływie powietrza, ruchach oddechowych i saturacji tlenu.
Poligrafia jest wygodniejsza dla pacjenta, ponieważ może spać we własnym łóżku, co często przekłada się na bardziej naturalny sen. Należy jednak pamiętać, że polisomnografia w laboratorium jest badaniem bardziej szczegółowym i w niektórych sytuacjach (np. przy podejrzeniu innych zaburzeń snu, skomplikowanych przypadkach) może być niezbędna. Decyzję o wyborze metody diagnostyki zawsze podejmuje lekarz, bazując na indywidualnej ocenie pacjenta.

Terapia CPAP: Wszystko, co musisz wiedzieć o najskuteczniejszej metodzie leczenia
Kiedy diagnoza bezdechu sennego zostanie potwierdzona, najczęściej proponowaną i najskuteczniejszą metodą leczenia, szczególnie w przypadku obturacyjnego bezdechu sennego (OBS), jest terapia z wykorzystaniem aparatu CPAP. W mojej praktyce widzę, jak wiele obaw i pytań budzi to urządzenie, dlatego postaram się rozwiać wszelkie wątpliwości i przedstawić Państwu pełen obraz tej metody.
Jak działa aparat CPAP i dlaczego jest uznawany za "złoty standard"?
Aparat CPAP (ang. Continuous Positive Airway Pressure) to urządzenie, które dostarcza do dróg oddechowych pacjenta stałe, dodatnie ciśnienie powietrza. Działa to w bardzo prosty, a jednocześnie genialny sposób: poprzez specjalną maskę, założoną na nos lub nos i usta, aparat wdmuchuje powietrze pod odpowiednio dobranym ciśnieniem. To ciśnienie działa jak "szyna pneumatyczna", która zapobiega zapadaniu się gardła i górnych dróg oddechowych podczas snu. Dzięki temu drogi oddechowe pozostają otwarte, a pacjent może swobodnie oddychać przez całą noc, bez epizodów bezdechu czy spłyceń oddechu.
CPAP jest uznawany za "złoty standard" leczenia OBS, ponieważ jest niezwykle skuteczny w eliminowaniu bezdechów i spłyceń, co przekłada się na poprawę jakości snu, redukcję senności w ciągu dnia oraz, co najważniejsze, zmniejszenie ryzyka poważnych powikłań zdrowotnych, o których mówiłem wcześniej. To metoda nieinwazyjna i bezpieczna, pod warunkiem prawidłowego doboru aparatu i maski oraz konsekwentnego stosowania.
Refundacja NFZ na aparat i maskę CPAP: ile pieniędzy możesz odzyskać i jak to zrobić?
W Polsce, na szczęście, pacjenci zdiagnozowani z obturacyjnym bezdechem sennym (kod G47.3) mogą liczyć na refundację z Narodowego Funduszu Zdrowia na zakup aparatu CPAP oraz masek. To znaczące wsparcie, które czyni terapię bardziej dostępną.
Oto kluczowe informacje dotyczące refundacji:
- Aparat CPAP: Refundacja przysługuje raz na 5 lat. Kwota dofinansowania dla dorosłych wynosi 1890 zł, co stanowi 90% limitu ceny aparatu (2100 zł). Oznacza to, że pacjent dopłaca 10% ceny limitowej oraz ewentualną różnicę, jeśli wybrany aparat jest droższy niż 2100 zł.
- Maska CPAP: Refundacja na maskę przysługuje co 6 miesięcy. Kwota dofinansowania wynosi 180 zł, co stanowi 90% limitu ceny maski (200 zł). Podobnie jak w przypadku aparatu, pacjent pokrywa 10% ceny limitowej i ewentualną różnicę.
- Diagnoza: Muszą Państwo mieć potwierdzoną diagnozę obturacyjnego bezdechu sennego (G47.3), postawioną na podstawie polisomnografii lub poligrafii.
- Wniosek od lekarza specjalisty: Wniosek o zaopatrzenie w wyrób medyczny (aparat CPAP i/lub maskę) wystawia lekarz specjalista pulmonolog, laryngolog, neurolog, kardiolog, czy specjalista medycyny snu.
- Potwierdzenie w NFZ: Z wnioskiem należy udać się do oddziału NFZ, który go potwierdzi. W wielu placówkach medycznych czy sklepach ze sprzętem medycznym obsługa pomoże Państwu w formalnościach.
- Zakup sprzętu: Po potwierdzeniu wniosku mogą Państwo zakupić aparat i maskę w sklepie medycznym, korzystając z przysługującej refundacji.
Wybór maski i urządzenia: najczęstsze błędy pacjentów i jak ich unikać.
Prawidłowy dobór maski i aparatu CPAP jest absolutnie kluczowy dla komfortu i skuteczności terapii. Niestety, często widzę, że pacjenci popełniają tu błędy, które zniechęcają ich do leczenia.
Najczęstsze błędy i jak ich unikać:
- Źle dopasowana maska: To najczęstszy problem. Maska zbyt luźna będzie przeciekać, powodując hałas i podrażnienia oczu. Zbyt ciasna może uciskać skórę, powodując ból i odleżyny. Rozwiązanie: Zawsze należy przymierzyć kilka rodzajów masek (nosowe, ustno-nosowe, poduszkowe) pod okiem doświadczonego specjalisty. Nie bójcie się Państwo testować różnych modeli i rozmiarów.
- Niewłaściwe ciśnienie: Ciśnienie w aparacie musi być indywidualnie dobrane przez lekarza, często na podstawie badania miareczkującego CPAP. Zbyt niskie ciśnienie nie będzie skuteczne, zbyt wysokie może powodować dyskomfort. Rozwiązanie: Regularne kontrole u lekarza i monitorowanie danych z aparatu są niezbędne do optymalizacji terapii.
- Brak nawilżacza: Suche powietrze z aparatu może podrażniać drogi oddechowe, powodując suchość w ustach i nosie. Rozwiązanie: Zawsze rekomenduję stosowanie nawilżacza, który podgrzewa i nawilża powietrze, znacznie zwiększając komfort terapii.
- Brak regularnej konserwacji: Brudna maska, filtr czy rurka mogą prowadzić do infekcji i obniżać skuteczność terapii. Rozwiązanie: Regularne czyszczenie maski, wymiana filtrów i rurki zgodnie z zaleceniami producenta są obowiązkowe.
Życie z CPAP: jak pokonać początkowe trudności i przyzwyczaić się do terapii?
Wiem z doświadczenia, że początki z aparatem CPAP bywają trudne. Nowe urządzenie, maska na twarzy, szum to wszystko może wydawać się przytłaczające. Wielu pacjentów zgłasza dyskomfort, uczucie klaustrofobii, suchość w ustach czy problemy z zasypianiem. Chcę Państwa jednak zapewnić, że to normalne i przejściowe trudności, które można pokonać.
Oto kilka moich rad, jak adaptować się do terapii CPAP:
- Stopniowe przyzwyczajanie: Na początku można nosić maskę przez krótki czas w ciągu dnia, np. podczas oglądania telewizji, aby się do niej przyzwyczaić. Stopniowo wydłużajcie Państwo czas noszenia, aż do całej nocy.
- Ustawienia komfortu: Współczesne aparaty CPAP oferują wiele funkcji poprawiających komfort, takich jak funkcja "rampy" (stopniowe zwiększanie ciśnienia po zaśnięciu) czy redukcja ciśnienia na wydechu. Poproście Państwo specjalistę o ich aktywację i dostosowanie.
- Nawilżacz: Jak już wspomniałem, użycie podgrzewanego nawilżacza znacząco redukuje suchość i podrażnienia.
- Prawidłowe dopasowanie maski: Upewnijcie się Państwo, że maska jest dobrze dopasowana ani za luźna, ani za ciasna. Jeśli przecieka lub uwiera, spróbujcie Państwo innego modelu.
- Wsparcie psychologiczne: Jeśli uczucie klaustrofobii jest silne, warto porozmawiać z psychologiem. Czasem proste techniki relaksacyjne mogą bardzo pomóc.
- Cierpliwość i konsekwencja: Najważniejsze to nie poddawać się. Większość pacjentów po kilku tygodniach adaptuje się do terapii i zaczyna odczuwać jej ogromne korzyści. Pamiętajcie Państwo, że każda noc z CPAP to inwestycja w Państwa zdrowie i lepsze samopoczucie.
Gdy CPAP to nie jedyna opcja: poznaj alternatywne i nowoczesne metody leczenia
Choć terapia CPAP jest najskuteczniejszą i najczęściej stosowaną metodą leczenia obturacyjnego bezdechu sennego, nie zawsze jest jedynym rozwiązaniem. W niektórych przypadkach, gdy CPAP jest nietolerowany, nieskuteczny lub gdy istnieją specyficzne wskazania, rozważa się inne metody. Warto je znać, aby mieć pełen obraz możliwości terapeutycznych.
Aparaty wewnątrzustne (dentalne): dla kogo są dobrym rozwiązaniem?
Aparaty wewnątrzustne, nazywane również aparatami dentalnymi lub ortodontycznymi, to specjalne szyny, które zakłada się na zęby na noc. Ich działanie polega na wysuwaniu żuchwy do przodu, co mechanicznie zwiększa przestrzeń w gardle i zapobiega zapadaniu się tkanek miękkich.
Są to urządzenia wykonywane indywidualnie dla pacjenta przez stomatologa lub ortodontę, we współpracy ze specjalistą medycyny snu. Aparaty wewnątrzustne są dobrym rozwiązaniem dla:
- Pacjentów z łagodną i umiarkowaną postacią obturacyjnego bezdechu sennego.
- Osób, które nie tolerują terapii CPAP (np. z powodu klaustrofobii, problemów z maską).
- Pacjentów z chrapaniem, u których nie występują bezdechy lub są one bardzo rzadkie.
Leczenie operacyjne: kiedy warto rozważyć skalpel i jakie zabiegi wykonuje się najczęściej?
Leczenie operacyjne jest zazwyczaj rozważane jako alternatywa, gdy inne metody leczenia (CPAP, aparaty wewnątrzustne) okazują się nieskuteczne lub gdy przyczyną bezdechu są konkretne, anatomiczne wady górnych dróg oddechowych. Celem zabiegów jest poszerzenie dróg oddechowych i usunięcie przeszkód, które blokują przepływ powietrza.
Do najczęściej wykonywanych zabiegów należą:
- Korekta przegrody nosowej (septoplastyka): Poprawia drożność nosa, co ułatwia oddychanie.
- Plastyka podniebienia miękkiego i języczka (UPPP Uvulopalatopharyngoplastyka): Polega na usunięciu nadmiaru tkanek z podniebienia miękkiego i języczka, które mogą zapadać się podczas snu.
- Usunięcie migdałków podniebiennych i/lub migdałka gardłowego: Często wykonywane u dzieci, ale także u dorosłych, gdy przerośnięte migdałki są przyczyną bezdechu.
- Radiochirurgia: Wykorzystuje fale radiowe do zmniejszenia objętości tkanek miękkich (np. podniebienia, nasady języka).
- Repozycja języka: Zabiegi mające na celu przesunięcie nasady języka do przodu, aby nie blokował dróg oddechowych.
Innowacje w leczeniu bezdechu: na czym polega stymulacja nerwu podjęzykowego?
Medycyna snu stale się rozwija, oferując coraz nowocześniejsze rozwiązania. Jedną z najbardziej obiecujących innowacyjnych metod jest stymulacja nerwu podjęzykowego. Jest to terapia przeznaczona dla pacjentów z umiarkowanym do ciężkiego obturacyjnego bezdechu sennego, którzy nie tolerują terapii CPAP i u których nie ma znaczących anatomicznych przeszkód w górnych drogach oddechowych.
Na czym polega ta metoda? Polega ona na wszczepieniu niewielkiego implantu pod skórę, który monitoruje rytm oddechowy pacjenta. Gdy pacjent bierze wdech, implant wysyła delikatne impulsy elektryczne do nerwu podjęzykowego, który kontroluje mięśnie języka. Te impulsy powodują lekkie napięcie i wysunięcie języka do przodu, co zapobiega jego zapadaniu się i blokowaniu dróg oddechowych podczas snu.
Stymulacja nerwu podjęzykowego to precyzyjna i skuteczna metoda, która znacząco poprawia jakość snu i życia pacjentów. Jest to jednak zabieg inwazyjny i wymaga dokładnej kwalifikacji pacjenta przez doświadczony zespół medyczny.
Czy domowe sposoby na bezdech senny mogą zastąpić leczenie?
Wielu moich pacjentów pyta o domowe sposoby na bezdech senny. To naturalne, że szukamy prostych rozwiązań. Chcę jednak jasno podkreślić: domowe sposoby i zmiana stylu życia są niezwykle ważnym elementem terapii wspomagającej, ale w większości przypadków nie zastąpią profesjonalnego leczenia. Mogą one znacząco zmniejszyć nasilenie objawów i poprawić ogólny stan zdrowia, ale rzadko są wystarczające do całkowitego wyleczenia bezdechu sennego, zwłaszcza w postaci umiarkowanej i ciężkiej.
Redukcja wagi, pozycja snu, higiena życia: co naprawdę działa jako terapia wspomagająca?
Oto sprawdzone i skuteczne zmiany w stylu życia, które mogą wspomóc leczenie bezdechu sennego:
- Redukcja masy ciała: To jeden z najważniejszych czynników. Nadwaga i otyłość są głównymi czynnikami ryzyka bezdechu sennego, ponieważ nadmiar tkanki tłuszczowej w okolicach szyi i gardła może uciskać drogi oddechowe. Nawet niewielka utrata wagi może znacząco zmniejszyć liczbę bezdechów.
- Unikanie alkoholu i środków nasennych: Alkohol i leki nasenne rozluźniają mięśnie gardła, co sprzyja zapadaniu się dróg oddechowych i nasila bezdech. Należy ich unikać, szczególnie przed snem.
- Rzucenie palenia: Palenie podrażnia drogi oddechowe i powoduje obrzęk, co może pogorszyć bezdech. Rzucenie palenia przynosi wiele korzyści zdrowotnych, w tym poprawę oddychania podczas snu.
- Spanie w pozycji bocznej: U niektórych osób bezdech senny nasila się podczas spania na plecach, ponieważ grawitacja sprzyja zapadaniu się języka i podniebienia. Spanie na boku może pomóc utrzymać drożność dróg oddechowych. Istnieją specjalne poduszki i urządzenia, które pomagają utrzymać tę pozycję.
- Regularna aktywność fizyczna: Poprawia ogólną kondycję, wspomaga redukcję wagi i może pozytywnie wpływać na jakość snu.
Zioła i suplementy na bezdech: co jest mitem, a co może realnie pomóc?
Rynek oferuje wiele "cudownych" ziół i suplementów, które rzekomo mają leczyć bezdech senny. Niestety, muszę Państwa rozczarować większość z nich nie ma udowodnionej naukowo skuteczności w leczeniu tej dolegliwości.
Zioła takie jak waleriana czy melisa mogą działać uspokajająco i pomóc w zasypianiu, ale nie eliminują mechanizmu bezdechu. Podobnie suplementy diety, choć mogą wspomagać ogólne zdrowie, nie są w stanie przywrócić drożności dróg oddechowych podczas snu. Co więcej, niektóre z nich, działając nasennie, mogą wręcz pogorszyć problem, rozluźniając mięśnie gardła.
Moja rada jest jasna: nie należy polegać na ziołach i suplementach jako głównej metodzie leczenia bezdechu sennego. Mogą one być co najwyżej niewielkim wsparciem w ogólnej poprawie samopoczucia, ale nigdy nie zastąpią profesjonalnej diagnostyki i medycznej interwencji, takiej jak terapia CPAP czy inne metody, o których mówiłem. Zawsze konsultujcie Państwo wszelkie wątpliwości z lekarzem i ostrzegam przed niesprawdzonymi i drogimi metodami, które obiecują niemożliwe.
Podsumowanie: Jak wybrać najlepszą ścieżkę leczenia dla siebie?
Mam nadzieję, że ten artykuł dostarczył Państwu kompleksowej wiedzy na temat leczenia bezdechu sennego. Jak widać, dostępnych metod jest wiele, a wybór tej najlepszej dla siebie może wydawać się skomplikowany. Kluczem do sukcesu jest jednak indywidualne podejście i ścisła współpraca z zespołem medycznym. Nie ma jednej uniwersalnej recepty, ponieważ każdy pacjent jest inny, a jego bezdech senny może mieć różne przyczyny i nasilenie.
Porównanie metod leczenia: skuteczność, koszty i komfort życia.
Aby ułatwić Państwu podjęcie decyzji, przygotowałem krótkie porównanie głównych metod leczenia:
| Metoda leczenia | Skuteczność | Koszty (orientacyjne/refundacja) | Komfort życia |
|---|---|---|---|
| Terapia CPAP | Bardzo wysoka (złoty standard w OBS) | Aparat: 1890 zł refundacji co 5 lat. Maska: 180 zł refundacji co 6 miesięcy. (Dopłata do ceny powyżej limitu) | Wymaga adaptacji, początkowy dyskomfort, ale po przyzwyczajeniu znacząco poprawia jakość snu i życia. |
| Aparaty wewnątrzustne | Umiarkowana do wysoka (głównie w łagodnym/umiarkowanym OBS) | Prywatnie: od kilkuset do kilku tysięcy złotych (brak refundacji NFZ) | Wygodniejsze niż CPAP dla niektórych, ale mogą powodować dyskomfort w jamie ustnej, zmiany zgryzu. |
| Leczenie operacyjne | Zmienna (zależy od rodzaju zabiegu i przyczyny bezdechu) | Refundowane przez NFZ (w zależności od zabiegu i wskazań) | Inwazyjne, rekonwalescencja po zabiegu, nie zawsze gwarantuje pełne wyleczenie. |
| Stymulacja nerwu podjęzykowego | Wysoka (dla kwalifikowanych pacjentów) | Bardzo wysokie (innowacyjna, kosztowna, częściowo refundowana w programach) | Wymaga zabiegu wszczepienia implantu, po adaptacji wysoki komfort i skuteczność bez maski. |
Przeczytaj również: Endodoncja – jakie narzędzia są do niej potrzebne?
Krok po kroku: od rozmowy z lekarzem rodzinnym do skutecznej i refundowanej terapii.
Podsumowując, oto Państwa mapa drogowa do zdrowia:
- Pierwsza wizyta u lekarza rodzinnego: Zgłoście objawy, takie jak głośne chrapanie, przerwy w oddychaniu, senność w ciągu dnia. Poproście o skierowanie do specjalisty (pulmonolog, laryngolog, poradnia snu).
- Diagnostyka specjalistyczna: Najczęściej polisomnografia (w laboratorium snu) lub poligrafia (w domu) w celu potwierdzenia diagnozy i określenia nasilenia bezdechu.
- Konsultacja ze specjalistą medycyny snu: Na podstawie wyników badań lekarz zaproponuje optymalną metodę leczenia (najczęściej CPAP).
- Wniosek o refundację NFZ: Jeśli wybraną metodą jest CPAP, lekarz wystawi wniosek o refundację aparatu i maski. Zrealizujcie go w NFZ.
- Wybór i dopasowanie sprzętu: W sklepie medycznym, z pomocą specjalisty, dobierzcie odpowiedni aparat i maskę. Nie spieszcie się i testujcie różne opcje.
- Rozpoczęcie terapii i adaptacja: Bądźcie cierpliwi i konsekwentni. Początkowe trudności są normalne. Korzystajcie z funkcji komfortu i wsparcia personelu medycznego.
- Regularne kontrole: Pamiętajcie o wizytach kontrolnych u lekarza i monitorowaniu skuteczności terapii.
Pamiętajcie Państwo, że zdrowy sen to podstawa zdrowego życia. Nie lekceważcie objawów bezdechu sennego i podejmijcie działania. To inwestycja, która z pewnością się opłaci.

