Demencja to termin, który często budzi lęk i jest mylony z naturalnym procesem starzenia. Ten artykuł ma na celu rozwianie mitów i dostarczenie kompleksowej wiedzy na temat tego, czym jest demencja, jak odróżnić ją od zwykłego zapominania, jakie są jej wczesne objawy, a także jakie są możliwości diagnozy, leczenia i wsparcia. Zrozumienie demencji jest kluczowe dla wczesnej interwencji i poprawy jakości życia zarówno osób chorych, jak i ich bliskich.
Demencja to poważna choroba mózgu, a nie naturalny element starzenia się.
- Demencja to zespół objawów pogorszenia funkcji poznawczych, utrudniający codzienne funkcjonowanie.
- Choroba Alzheimera jest najczęstszą przyczyną demencji, ale nie jedyną.
- Wczesne objawy demencji, takie jak problemy z pamięcią krótkotrwałą czy zmiany nastroju, wymagają uwagi.
- Istnieją modyfikowalne czynniki ryzyka, a profilaktyka obejmuje aktywność fizyczną i umysłową oraz zdrową dietę.
- Diagnoza opiera się na wizycie u lekarza, testach przesiewowych i badaniach obrazowych mózgu.
- Leczenie ma na celu łagodzenie objawów i spowalnianie postępu choroby, a wsparcie jest kluczowe dla pacjentów i opiekunów.
Demencja czym jest naprawdę i dlaczego to więcej niż zwykłe zapominanie?
Wielu z nas kojarzy demencję z naturalnym procesem starzenia się, z potoczną "sklerozą", która rzekomo dotyka każdego po pewnym wieku. Nic bardziej mylnego. Jako ekspert w dziedzinie zdrowia, muszę podkreślić, że demencja, czyli otępienie, to poważny zespół objawów spowodowany chorobą mózgu, a nie nieunikniona konsekwencja upływu lat. Prowadzi ona do postępującego pogorszenia funkcji poznawczych, takich jak pamięć, myślenie, orientacja, rozumienie, mowa i ocena sytuacji, w stopniu, który znacząco utrudnia, a z czasem uniemożliwia samodzielne funkcjonowanie w życiu codziennym. Szacuje się, że w Polsce na różne formy demencji cierpi około 400-500 tysięcy osób, a co gorsza, liczba ta stale rośnie wraz ze starzeniem się społeczeństwa. To wyzwanie, z którym musimy się zmierzyć.
Demencja a naturalne starzenie się gdzie leży granica, która powinna zaniepokoić?
Kluczowe jest zrozumienie różnicy między łagodnym, normalnym pogorszeniem pamięci związanym z wiekiem a objawami demencji. Każdy z nas od czasu do czasu zapomni, gdzie położył klucze, albo przez chwilę nie może sobie przypomnieć nazwiska znajomego. To normalne i zazwyczaj nie wpływa na naszą samodzielność. Jednakże, gdy problemy z pamięcią stają się częste, powtarzalne i zaczynają przeszkadzać w wykonywaniu codziennych czynności, takich jak zarządzanie finansami, gotowanie czy dojazd do znanego miejsca, powinniśmy być czujni. W przypadku demencji zaburzenia są znacznie poważniejsze i uniemożliwiają samodzielne funkcjonowanie, podczas gdy w naturalnym starzeniu się zazwyczaj nie przeszkadzają w codzienności.
Definicja otępienia: Kiedy mózg zaczyna chorować?
Otępienie to stan chorobowy, który wynika z uszkodzenia lub obumierania komórek nerwowych w mózgu. To nie jest po prostu "zużycie" organu, lecz patologiczny proces, który prowadzi do trwałych i postępujących zmian. Zaburzenia poznawcze są na tyle poważne, że uniemożliwiają osobie samodzielne funkcjonowanie w życiu zawodowym, społecznym i osobistym. Rozpoznanie tego stanu jako choroby, a nie jedynie "starzenia się", jest pierwszym krokiem do zrozumienia i podjęcia odpowiednich działań.

10 wczesnych sygnałów ostrzegawczych demencji, których nie wolno lekceważyć
Wczesne objawy demencji bywają niezwykle subtelne i łatwo je pomylić z roztargnieniem, stresem czy naturalnym starzeniem. Jednak jako Szymon Wieczorek, z mojego doświadczenia wiem, że wczesne rozpoznanie jest kluczowe dla spowolnienia postępu choroby i poprawy jakości życia. Oto 10 sygnałów ostrzegawczych, na które warto zwrócić uwagę u siebie lub u bliskich:
- Trudności z zapamiętywaniem niedawnych wydarzeń: Częste zapominanie nowo poznanych informacji, powtarzanie tych samych pytań, pomimo niedawnej odpowiedzi.
- Problemy z planowaniem i rozwiązywaniem problemów: Trudności w wykonywaniu znanych zadań, planowaniu, podejmowaniu decyzji, np. zarządzanie finansami, organizowanie spotkań.
- Trudności w wykonywaniu znanych zadań: Problemy z codziennymi czynnościami, takimi jak przygotowanie posiłku, obsługa telefonu, dojazd w znane miejsca, które wcześniej były bezproblemowe.
- Dezorientacja w czasie i przestrzeni: Gubienie się w znanej okolicy, zapominanie dat, pór roku, a nawet tego, gdzie się jest i jak się tam znalazło.
- Problemy z rozumieniem obrazów wzrokowych i relacji przestrzennych: Trudności z oceną odległości, rozpoznawaniem twarzy lub przedmiotów, co może prowadzić do problemów z czytaniem czy prowadzeniem pojazdów.
- Problemy z mową i pisaniem: Trudności ze znalezieniem odpowiednich słów, przerywanie rozmowy, powtarzanie się, problemy z formułowaniem zdań.
- Gubienie przedmiotów i odkładanie ich w nietypowe miejsca: Brak zdolności do odtworzenia kroków, by znaleźć zagubiony przedmiot, oskarżanie innych o kradzież.
- Osłabienie oceny sytuacji: Podejmowanie nierozważnych decyzji finansowych, zaniedbywanie higieny osobistej, ubieranie się nieadekwatnie do pogody.
- Wycofanie się z pracy lub aktywności społecznych: Utrata zainteresowania hobby, unikanie kontaktów towarzyskich, izolowanie się.
- Zmiany nastroju i osobowości: Nagłe zmiany nastroju, apatia, drażliwość, lęk, depresja, nieufność, które są niezgodne z wcześniejszym charakterem osoby.
Problemy z pamięcią krótkotrwałą: Czy powtarzanie pytań to już objaw?
Z mojego punktu widzenia, jednym z najbardziej niepokojących sygnałów, który często jest bagatelizowany, są właśnie problemy z pamięcią krótkotrwałą. Jeśli zauważasz, że Ty lub Twój bliski powtarza te same pytania lub historie w krótkim odstępie czasu, pomimo otrzymania już odpowiedzi, to jest to wyraźny sygnał ostrzegawczy. To coś więcej niż zwykłe roztargnienie. W przypadku demencji, nowe informacje po prostu nie są skutecznie zapisywane w pamięci, co prowadzi do ciągłego powracania do tych samych kwestii.
Trudności w planowaniu i codziennych czynnościach: Kiedy parzenie herbaty staje się wyzwaniem?
Wyobraź sobie, że proste, rutynowe czynności, które wykonujesz automatycznie każdego dnia, nagle stają się skomplikowanym wyzwaniem. To właśnie dzieje się w przypadku demencji. Osoba może mieć trudności z ugotowaniem obiadu według znanego przepisu, obsługą pilota do telewizora, czy nawet z tak prostym zadaniem, jak parzenie herbaty zapomina kolejności czynności, gubi składniki, nie wie, jak włączyć czajnik. To pokazuje, jak choroba wpływa na zdolność do planowania, sekwencjonowania działań i wykonywania rutynowych czynności.
Zmiany nastroju i osobowości: Od apatii po nieuzasadnioną drażliwość
Demencja to nie tylko problemy z pamięcią. Bardzo często obserwuję, że choroba ta prowadzi do znaczących zmian w zachowaniu i emocjach. Osoba, która zawsze była pogodna i aktywna, może stać się apatyczna, wycofana, stracić zainteresowanie dotychczasowymi pasjami. Z drugiej strony, może pojawić się nieuzasadniona drażliwość, lęk, podejrzliwość, a nawet agresja. Te zmiany są szczególnie trudne dla bliskich, ponieważ mają wrażenie, że kochana osoba "zmienia się" w kogoś obcego. Ważne jest, aby pamiętać, że te zmiany są objawem choroby, a nie celowym działaniem.
Dezorientacja w czasie i przestrzeni: Gubienie się w znanej okolicy
Jednym z najbardziej niepokojących objawów demencji jest utrata orientacji w czasie i przestrzeni. Osoby dotknięte chorobą mogą mieć problem z określeniem aktualnej daty, pory roku, a nawet tego, gdzie się znajdują. Co więcej, często zdarza się, że gubią się w miejscach, które wcześniej doskonale znały we własnym domu, w drodze do sklepu czy w swojej dzielnicy. To nie tylko frustrujące, ale i niebezpieczne, ponieważ może prowadzić do zaginięć i wypadków.
Demencja a Alzheimer: Wyjaśniamy kluczowe różnice, które musisz znać
Często spotykam się z myleniem tych dwóch terminów, a zrozumienie różnicy między nimi jest absolutnie fundamentalne. Demencja to szeroki termin medyczny, który opisuje zespół objawów, czyli pogorszenie funkcji poznawczych wpływające na codzienne funkcjonowanie. Natomiast choroba Alzheimera jest konkretną chorobą, która jest najczęstszą przyczyną demencji. Odpowiada ona za około 50-80% wszystkich przypadków otępienia. Aby to lepiej zobrazować, posłużę się prostą analogią: "Każdy pacjent z chorobą Alzheimera ma demencję, ale nie każda osoba z demencją cierpi na chorobę Alzheimera."
Dlaczego każda choroba Alzheimera to demencja, ale nie każda demencja to Alzheimer?
Rozwińmy tę myśl. Choroba Alzheimera to specyficzna jednostka chorobowa, charakteryzująca się określonymi zmianami patologicznymi w mózgu, takimi jak odkładanie się blaszek amyloidowych i tworzenie się splotów neurofibrylarnych. To właśnie te zmiany prowadzą do obumierania komórek nerwowych i w konsekwencji do objawów demencji. Jednakże, jak już wspomniałem, demencja może być spowodowana przez wiele innych schorzeń, które nie mają nic wspólnego z patologią Alzheimera. Może to być na przykład uszkodzenie naczyń krwionośnych, obecność innych złogów białkowych czy urazy mózgu. Zatem, demencja jest parasolem, pod którym kryje się wiele różnych chorób, z których choroba Alzheimera jest tylko jedną, choć najpowszechniejszą.
Jak odmienne przyczyny wpływają na przebieg choroby i leczenie?
Różne przyczyny demencji prowadzą do odmiennych mechanizmów uszkodzenia mózgu. To z kolei ma wpływ na dominujące objawy, tempo progresji choroby, a także na specyfikę podejścia terapeutycznego. Na przykład, otępienie naczyniopochodne może charakteryzować się nagłymi pogorszeniami po udarach, podczas gdy choroba Alzheimera ma zazwyczaj bardziej stopniowy przebieg. W przypadku otępienia z ciałami Lewy'ego często występują halucynacje i objawy parkinsonizmu, co rzadziej obserwuje się w czystej postaci Alzheimera. Chociaż leczenie demencji często pozostaje objawowe, zrozumienie konkretnej przyczyny pozwala na bardziej spersonalizowane podejście i lepsze zarządzanie chorobą.
Nie tylko Alzheimer: Poznaj najczęstsze rodzaje i przyczyny demencji
Jak już wiemy, demencja to nie tylko choroba Alzheimera. To cała grupa schorzeń, z których każde ma swoje specyficzne cechy i przyczyny. Z mojego punktu widzenia, ważne jest, aby poznać te różnice, ponieważ prawidłowa diagnoza typu demencji ma wpływ na dalsze postępowanie i rokowania. Oto najczęściej występujące typy demencji:
- Otępienie naczyniopochodne: Jest to drugi najczęstszy typ demencji, odpowiadający za około 20-30% przypadków. Spowodowane jest uszkodzeniem naczyń krwionośnych w mózgu, co prowadzi do niedotlenienia i obumierania komórek nerwowych. Często jest wynikiem udarów (nawet tych niedostrzegalnych) lub przewlekłych chorób układu krążenia, takich jak nadciśnienie, cukrzyca, wysoki cholesterol czy miażdżyca. Objawy mogą pojawiać się nagle lub postępować skokowo.
- Otępienie z ciałami Lewy'ego (DLB): Ten typ demencji charakteryzuje się obecnością mikroskopijnych złogów białkowych, zwanych ciałami Lewy'ego, w neuronach mózgu. Typowe objawy to fluktuacje sprawności umysłowej (zmienna czujność i koncentracja), nawracające, żywe halucynacje wzrokowe oraz objawy parkinsonizmu, takie jak drżenie, sztywność mięśni i spowolnienie ruchowe.
- Otępienie czołowo-skroniowe (FTD): Ten rodzaj demencji dotyka głównie płatów czołowych i skroniowych mózgu, które odpowiadają za osobowość, zachowanie i mowę. W przeciwieństwie do choroby Alzheimera, gdzie dominują problemy z pamięcią, w FTD na początku choroby na pierwszy plan wysuwają się zmiany w osobowości (np. utrata empatii, impulsywność), zachowaniu (np. nieadekwatne komentarze, kompulsje) oraz problemy z mową (trudności w doborze słów, płynności mowy). Często diagnozowane jest u osób poniżej 65. roku życia.
- Otępienie mieszane: Jak sama nazwa wskazuje, ten typ demencji występuje, gdy u pacjenta współistnieją cechy kilku rodzajów demencji. Najczęściej jest to połączenie choroby Alzheimera i otępienia naczyniowego. Diagnoza otępienia mieszanego może być wyzwaniem, ale jest ważna dla kompleksowego planu leczenia.

Czy demencji można zapobiec? Modyfikowalne czynniki ryzyka i strategie profilaktyczne
Jako Szymon Wieczorek, zawsze podkreślam, że choć demencja jest chorobą nieuleczalną, to nie jesteśmy wobec niej bezsilni. Istnieją liczne modyfikowalne czynniki ryzyka, na które mamy realny wpływ. Poprzez świadome zmiany w stylu życia możemy znacząco zmniejszyć ryzyko zachorowania lub przynajmniej spowolnić postęp choroby. Koncepcja "zdrowia mózgu" staje się coraz bardziej popularna i słusznie to inwestycja w naszą przyszłość.
Aktywność fizyczna i umysłowa: Jak "ćwiczyć" mózg, by dłużej zachował sprawność?
Regularna aktywność fizyczna to nie tylko zdrowie dla ciała, ale i dla umysłu. Spacery, pływanie, taniec, czy nawet codzienna gimnastyka poprawiają krążenie krwi, dotleniają mózg i stymulują wzrost nowych komórek nerwowych. Równie ważna jest stymulacja umysłowa. Nasz mózg potrzebuje wyzwań, aby pozostać w formie. Czytanie, nauka nowych rzeczy (np. języka obcego, gry na instrumencie), rozwiązywanie krzyżówek, sudoku, gier logicznych to wszystko buduje "rezerwę poznawczą", która może opóźnić pojawienie się objawów demencji, nawet jeśli patologiczne zmiany w mózgu już się rozpoczęły.Dieta dla mózgu: Co jeść, aby zmniejszyć ryzyko zachorowania?
To, co jemy, ma ogromny wpływ na zdrowie naszego mózgu. Zdecydowanie polecam dietę opartą na zasadach diety śródziemnomorskiej. Oznacza to spożywanie dużej ilości warzyw i owoców, pełnoziarnistych produktów zbożowych, zdrowych tłuszczów (takich jak oliwa z oliwek, orzechy, nasiona), ryb bogatych w kwasy omega-3, a także ograniczenie przetworzonej żywności, czerwonego mięsa i cukru. Taka dieta dostarcza mózgowi niezbędnych składników odżywczych, działa przeciwzapalnie i chroni naczynia krwionośne, co jest kluczowe w profilaktyce demencji.
Rola kontaktów społecznych i kontroli chorób przewlekłych w ochronie przed demencją
Nie można lekceważyć roli kontaktów społecznych. Utrzymywanie aktywnych relacji z rodziną i przyjaciółmi, uczestnictwo w życiu społecznym i unikanie izolacji ma pozytywny wpływ na zdrowie psychiczne i poznawcze. Równie kluczowa jest skuteczna kontrola i leczenie chorób przewlekłych. Nadciśnienie tętnicze, cukrzyca, wysoki cholesterol, miażdżyca to wszystko są czynniki ryzyka, które znacząco zwiększają prawdopodobieństwo rozwoju demencji naczyniopochodnej, a także mogą pogarszać przebieg innych typów otępienia. Regularne badania kontrolne i ścisłe przestrzeganie zaleceń lekarza to podstawa profilaktyki.Podejrzewasz demencję u siebie lub bliskiego? Jak wygląda diagnoza krok po kroku
Jeśli zauważasz u siebie lub u bliskiej osoby niepokojące objawy, które mogą wskazywać na demencję, kluczowe jest jak najszybsze skonsultowanie się z lekarzem. Nie zwlekaj, ponieważ wczesna diagnoza pozwala na wdrożenie leczenia i wsparcia, które mogą spowolnić postęp choroby i poprawić jakość życia. Proces diagnostyczny jest wieloetapowy i ma na celu nie tylko potwierdzenie demencji, ale przede wszystkim ustalenie jej przyczyny, co jest niezbędne do zaplanowania odpowiedniej terapii.
Od wizyty u lekarza pierwszego kontaktu do specjalistycznych badań neurologicznych
Pierwszym krokiem powinna być wizyta u lekarza rodzinnego. Podczas tej wizyty lekarz zbierze szczegółowy wywiad dotyczący obserwowanych objawów, historii chorób oraz przyjmowanych leków. Oceni również ogólny stan zdrowia i może zlecić podstawowe badania krwi, aby wykluczyć inne przyczyny zaburzeń poznawczych (np. niedobory witamin, problemy z tarczycą, infekcje). W razie potrzeby, lekarz rodzinny skieruje pacjenta do specjalisty neurologa lub geriatry. To właśnie ci specjaliści przeprowadzą bardziej szczegółową ocenę i zaplanują dalsze badania.
Testy przesiewowe (MMSE, test rysowania zegara) co mogą ujawnić?
W gabinecie specjalisty, a czasem już u lekarza rodzinnego, pacjent może zostać poproszony o wykonanie testów przesiewowych. Najczęściej stosowane to Mini-Mental State Examination (MMSE) oraz test rysowania zegara. Te proste narzędzia oceniają różne funkcje poznawcze, takie jak orientacja w czasie i miejscu, pamięć (zapamiętywanie i przypominanie), uwaga, liczenie, zdolności językowe (nazywanie, powtarzanie, rozumienie poleceń) oraz zdolności wzrokowo-przestrzenne. Wyniki tych testów dostarczają wstępnej oceny stopnia zaburzeń i pomagają w podjęciu decyzji o dalszych, bardziej zaawansowanych badaniach.
Rola badań obrazowych mózgu w postawieniu diagnozy
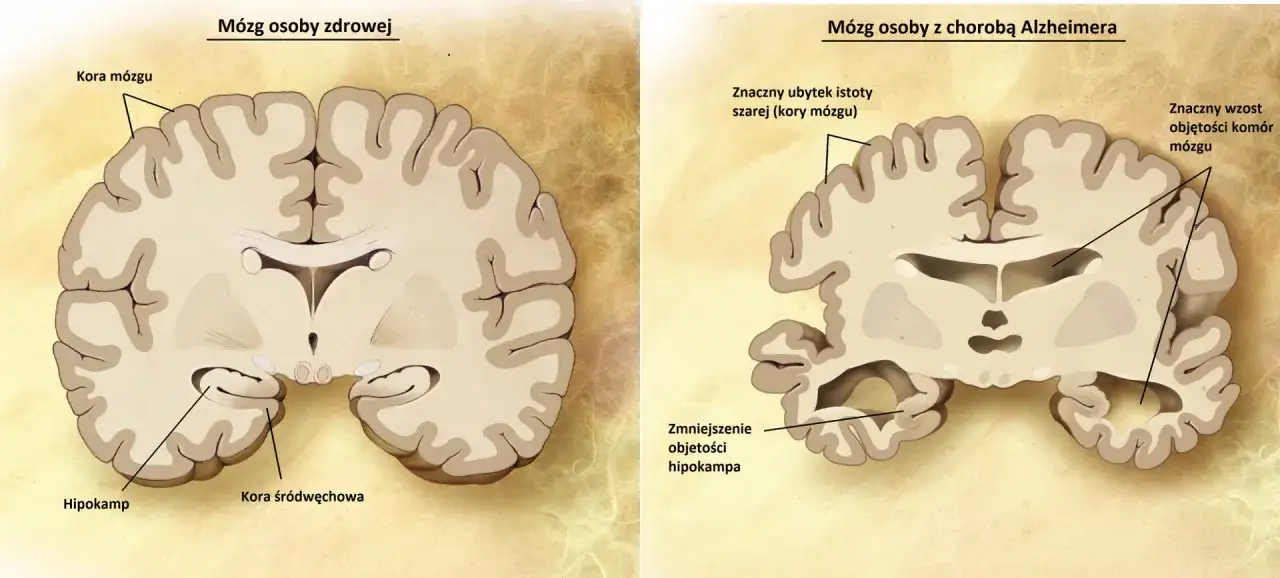
Niezwykle ważnym elementem diagnostyki demencji są badania obrazowe mózgu, takie jak rezonans magnetyczny (MRI), tomografia komputerowa (CT) lub pozytonowa tomografia emisyjna (PET). Ich głównym celem jest wykluczenie innych przyczyn objawów, które mogą imitować demencję (np. guzy mózgu, udary, wodogłowie, stany zapalne). Ponadto, badania te pozwalają zidentyfikować zmiany strukturalne w mózgu, które są charakterystyczne dla różnych typów demencji, takie jak zaniki kory mózgowej w chorobie Alzheimera czy zmiany naczyniowe w otępieniu naczyniopochodnym. Dzięki nim możemy precyzyjniej określić rodzaj demencji, co jest fundamentalne dla planowania leczenia.
Życie z demencją: Jakie są możliwości leczenia i wsparcia?
Wiem, że diagnoza demencji może być druzgocąca, zarówno dla pacjenta, jak i dla jego bliskich. Ważne jest jednak, aby pamiętać, że choć demencja jest chorobą nieuleczalną, to istnieją liczne metody leczenia i wsparcia, które mogą znacząco poprawić jakość życia. Moim celem jako eksperta jest zapewnienie, że nikt nie zostanie pozostawiony sam sobie w obliczu tej choroby. Skupiamy się na łagodzeniu objawów, spowalnianiu postępu choroby i zapewnieniu godnego życia.
Leczenie farmakologiczne: Czy istnieją leki, które mogą spowolnić chorobę?
Leczenie farmakologiczne demencji ma na celu przede wszystkim łagodzenie objawów poznawczych i behawioralnych oraz spowalnianie postępu choroby. Należy podkreślić, że obecne leki nie prowadzą do wyleczenia, ale mogą znacząco poprawić funkcjonowanie pacjenta na pewien czas. Do najczęściej stosowanych grup leków należą inhibitory acetylocholinoesterazy (np. donepezil, rywastygmina, galantamina) oraz memantyna. Leki te działają poprzez regulację poziomu neuroprzekaźników w mózgu, co może poprawiać pamięć, koncentrację i ogólne funkcjonowanie poznawcze, a także pomagać w kontroli objawów psychicznych i behawioralnych, takich jak apatia czy drażliwość. Decyzję o włączeniu i wyborze leków zawsze podejmuje lekarz.
Przeczytaj również: Od kiedy obowiązkowa elektroniczna dokumentacja medyczna w Polsce?
Terapie niefarmakologiczne: Poprawa jakości życia pacjenta i wsparcie dla opiekunów
Obok farmakoterapii, terapie niefarmakologiczne odgrywają kluczową rolę w poprawie jakości życia osób z demencją. To szeroki zakres działań, które mają na celu utrzymanie jak najdłużej sprawności, aktywizację, redukcję objawów behawioralnych i poprawę samopoczucia. Wśród nich wymienić można:
- Terapię zajęciową: Pomaga w utrzymaniu umiejętności potrzebnych do codziennego funkcjonowania.
- Fizjoterapię: Zapobiega osłabieniu mięśni, poprawia równowagę i koordynację, zmniejszając ryzyko upadków.
- Terapię reminiscencyjną: Polega na wspominaniu przeszłości, często z wykorzystaniem zdjęć czy przedmiotów, co stymuluje pamięć i poprawia nastrój.
- Terapię światłem: Może pomóc w regulacji rytmu dobowego i redukcji zaburzeń snu.
- Muzykoterapię i arteterapię: Pozwalają na wyrażanie emocji, redukcję stresu i poprawę nastroju, nawet u osób z zaawansowaną demencją.
Nie mogę też zapomnieć o ogromnym znaczeniu wsparcia dla opiekunów. Opieka nad osobą z demencją jest niezwykle wymagająca i często prowadzi do wyczerpania fizycznego i psychicznego. Dlatego tak ważne są grupy wsparcia dla opiekunów, edukacja na temat choroby i sposobów radzenia sobie z wyzwaniami opieki, a także dostęp do pomocy psychologicznej. Pamiętajmy, że dbając o opiekuna, dbamy również o osobę chorą.

