Cukrzyca typu 2 to przewlekła choroba metaboliczna, którą można skutecznie kontrolować poprzez styl życia i leczenie. Ten artykuł stanowi kompleksowy przewodnik, który pomoże Ci zrozumieć tę chorobę, jej objawy, diagnostykę, a także dostarczy praktycznych wskazówek dotyczących diety, aktywności fizycznej i nowoczesnych metod leczenia, abyś mógł świadomie zarządzać swoim zdrowiem.
Cukrzyca typu 2: Kluczowe informacje o chorobie, którą można kontrolować
- Cukrzyca typu 2 to przewlekła choroba metaboliczna charakteryzująca się wysokim poziomem glukozy we krwi, wynikająca z insulinooporności i/lub niedostatecznego wydzielania insuliny.
- Główne czynniki ryzyka to nadwaga, otyłość, brak aktywności fizycznej, niewłaściwa dieta oraz predyspozycje genetyczne.
- Objawy często rozwijają się powoli i mogą być nietypowe, obejmując wzmożone pragnienie, zmęczenie, ale także nawracające infekcje czy problemy skórne.
- Diagnostyka opiera się na badaniach krwi, takich jak glikemia na czczo, OGTT i HbA1c, z zaleceniem badań przesiewowych po 45. roku życia.
- Leczenie jest kompleksowe i obejmuje modyfikację stylu życia (dietę, aktywność fizyczną) oraz farmakoterapię (metformina, nowoczesne leki, insulina).
- Nieleczona cukrzyca prowadzi do poważnych powikłań, w tym uszkodzeń serca, nerek, oczu i nerwów, dlatego kluczowa jest profilaktyka i wczesna interwencja.
Cukrzyca typu 2: Cichy wróg, którego możesz pokonać kompletny przewodnik
Cukrzyca typu 2 to schorzenie, które często rozwija się podstępnie, bez wyraźnych objawów przez długi czas, dlatego bywa nazywana "cichym wrogiem". Wiele osób dowiaduje się o niej przypadkiem, podczas rutynowych badań, gdy choroba jest już w zaawansowanym stadium. Moim zdaniem, kluczowe jest jednak zrozumienie, że choć jest to choroba przewlekła, nie oznacza to wyroku. Dzięki odpowiednim działaniom zmianie stylu życia i, jeśli to konieczne, wdrożeniu farmakoterapii można ją skutecznie kontrolować i prowadzić pełne, aktywne życie. Ten przewodnik ma za zadanie rozwiać wszelkie wątpliwości i wyposażyć Cię w niezbędną wiedzę.
Dlaczego ta choroba dotyczy milionów Polaków i co musisz o niej wiedzieć?
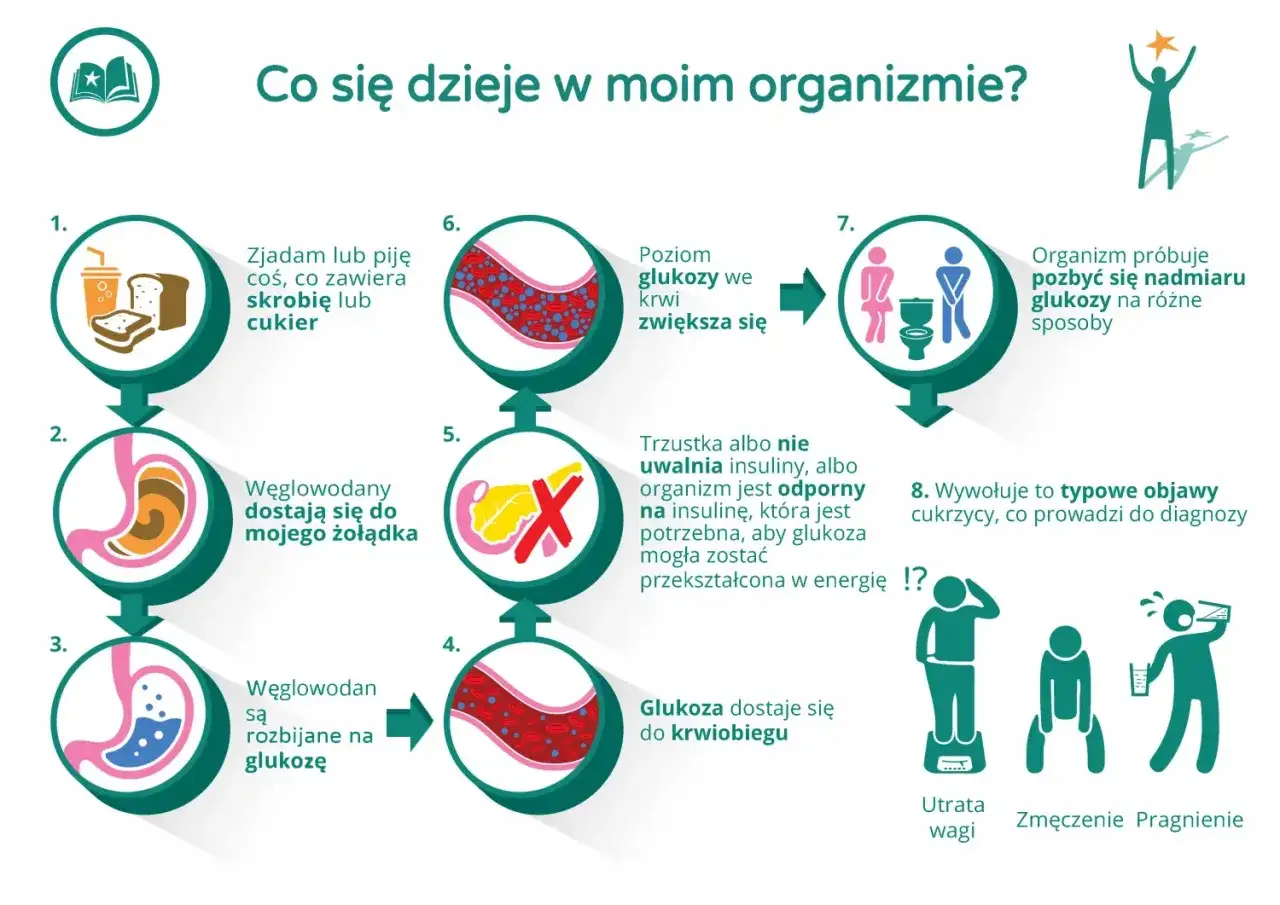
Cukrzyca typu 2 to przewlekła choroba metaboliczna, której istotą jest wysoki poziom glukozy we krwi, czyli hiperglikemia. Wynika to z dwóch głównych mechanizmów: insulinooporności (komórki organizmu stają się mniej wrażliwe na działanie insuliny, hormonu odpowiedzialnego za transport glukozy z krwi do komórek) oraz/lub niedostatecznego wydzielania insuliny przez trzustkę. To właśnie ta forma cukrzycy stanowi około 90-95% wszystkich przypadków, co czyni ją prawdziwą chorobą cywilizacyjną XXI wieku. Patrząc na statystyki, widzimy skalę problemu: w Polsce na cukrzycę choruje około 3 milionów osób, a szacuje się, że nawet 5 milionów może mieć stan przedcukrzycowy. Prognozy są alarmujące przewiduje się, że do 2030 roku co dziesiąty Polak może zmagać się z tą chorobą. To pokazuje, jak ważne jest zrozumienie jej podłoża i mechanizmów.
Różnice kluczowe: Czym cukrzyca typu 2 różni się od typu 1?
Choć obie choroby nazywane są cukrzycą, ich podłoże i mechanizmy są zasadniczo różne. Cukrzyca typu 1 to choroba autoimmunologiczna, w której układ odpornościowy niszczy komórki beta trzustki odpowiedzialne za produkcję insuliny. W efekcie organizm w ogóle nie wytwarza insuliny lub wytwarza jej bardzo mało, co wymaga stałego, zewnętrznego dostarczania hormonu. Natomiast cukrzyca typu 2, jak już wspomniałem, charakteryzuje się przede wszystkim insulinoopornością i/lub niewystarczającą produkcją insuliny, często związaną ze stylem życia, nadwagą i otyłością. To kluczowa różnica, która wpływa na podejście do leczenia i profilaktyki.
Sygnały alarmowe, których nie wolno ignorować: Jak rozpoznać cukrzycę typu 2?
Jak wspomniałem, cukrzyca typu 2 często rozwija się podstępnie, przez lata nie dając wyraźnych objawów. To sprawia, że wiele osób nie jest świadomych swojej choroby, dopóki nie pojawią się poważniejsze komplikacje. Dlatego tak ważne jest, aby znać sygnały alarmowe i regularnie kontrolować swoje zdrowie. Wczesna diagnoza to klucz do skutecznego leczenia i zapobiegania powikłaniom.
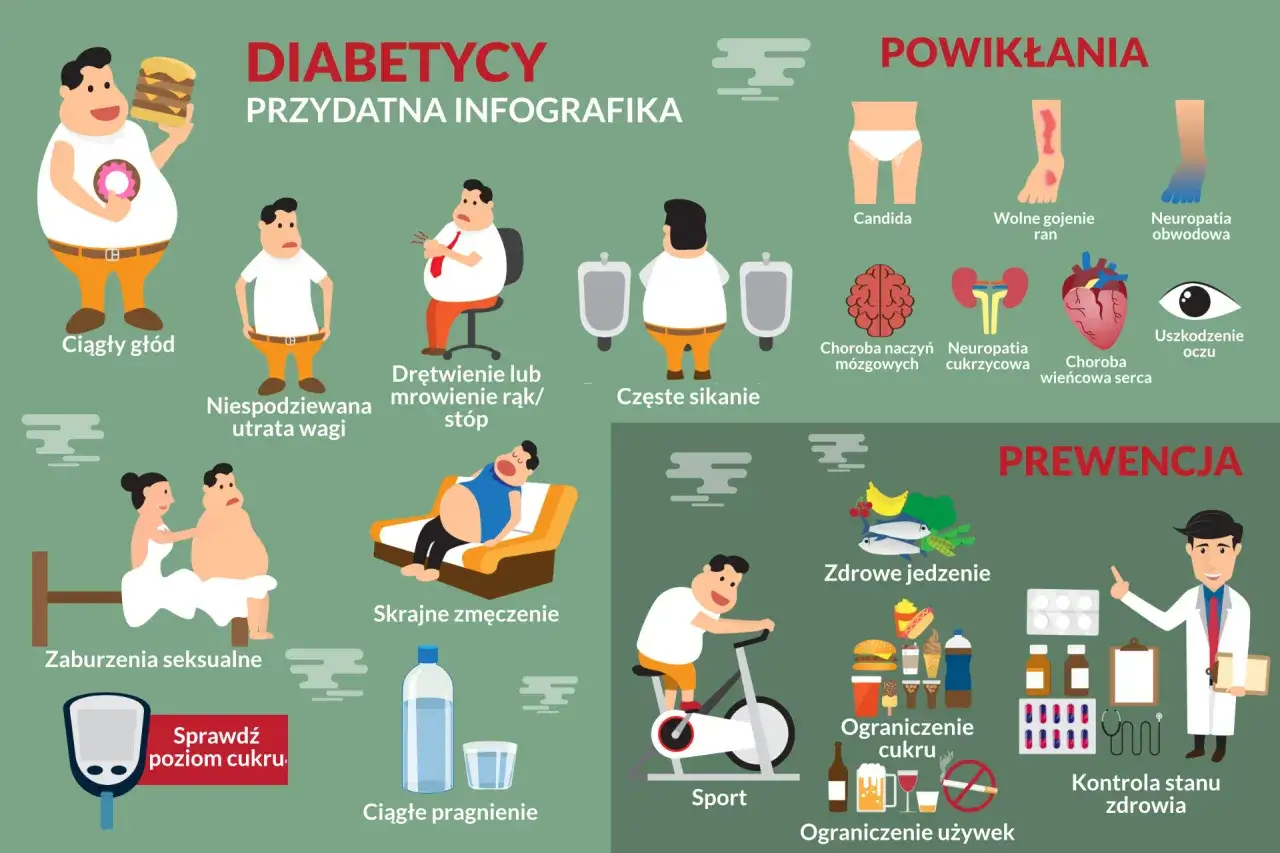
Klasyczne objawy wzmożone pragnienie i zmęczenie to dopiero początek
- Wzmożone pragnienie (polidypsja): Organizm próbuje pozbyć się nadmiaru glukozy z krwi poprzez nerki, co prowadzi do zwiększonej utraty płynów.
- Częste oddawanie moczu (poliuria): Zwiększona produkcja moczu, często również w nocy, jest bezpośrednią konsekwencją wzmożonego pragnienia i pracy nerek.
- Osłabienie i senność: Komórki nie otrzymują wystarczającej ilości glukozy, co prowadzi do braku energii i chronicznego zmęczenia.
- Niewyjaśniona utrata masy ciała: Mimo prawidłowego lub zwiększonego apetytu, organizm może tracić wagę, ponieważ nie jest w stanie efektywnie wykorzystywać glukozy jako źródła energii.
Ukryte i nietypowe symptomy: Infekcje, problemy skórne i wahania nastroju
- Nawracające infekcje: Wysoki poziom cukru we krwi sprzyja rozwojowi bakterii i grzybów, co objawia się częstymi infekcjami dróg moczowo-płciowych, jamy ustnej czy skóry.
- Problemy z gojeniem się ran: Zwiększone stężenie glukozy upośledza procesy regeneracyjne i osłabia układ odpornościowy.
- Suchość i świąd skóry: Mogą być wynikiem odwodnienia i zaburzeń metabolicznych.
- Pogorszenie ostrości widzenia: Wahania poziomu glukozy mogą wpływać na soczewkę oka, prowadząc do przejściowych problemów ze wzrokiem.
- Wahania nastroju, drażliwość, problemy z koncentracją: Niestabilny poziom cukru we krwi wpływa na funkcjonowanie mózgu, co może objawiać się zmianami w samopoczuciu i zdolnościach poznawczych.
Kto jest w grupie ryzyka? Sprawdź, czy czynniki genetyczne i styl życia Ci zagrażają
Zrozumienie czynników ryzyka jest kluczowe dla profilaktyki i wczesnego wykrywania. Wiele z nich jest modyfikowalnych, co daje nam realny wpływ na nasze zdrowie.
- Nadwaga i otyłość: Szczególnie otyłość brzuszna (tzw. "jabłko") jest silnie powiązana z insulinoopornością i znacznie zwiększa ryzyko.
- Brak aktywności fizycznej: Siedzący tryb życia sprawia, że komórki stają się mniej wrażliwe na insulinę.
- Niewłaściwa dieta: Dieta bogata w cukry proste, tłuszcze trans i wysoko przetworzoną żywność to prosta droga do problemów metabolicznych.
- Predyspozycje genetyczne: Jeśli w Twojej rodzinie występowała cukrzyca typu 2, Twoje ryzyko jest wyższe. Geny odgrywają tu istotną rolę.
- Wiek: Ryzyko wzrasta po 45. roku życia, choć niestety obserwujemy coraz więcej przypadków u osób młodszych, a nawet u dzieci.
- Nadciśnienie tętnicze: Często współistnieje z cukrzycą i insulinoopornością.
- Przebyta cukrzyca ciążowa: Kobiety, które miały cukrzycę w ciąży, są w grupie podwyższonego ryzyka rozwoju cukrzycy typu 2 w przyszłości.
- Stan przedcukrzycowy: To sygnał alarmowy, który wymaga natychmiastowej interwencji, aby zapobiec pełnoobjawowej chorobie.
- Palenie papierosów: Niszczy naczynia krwionośne i wpływa na metabolizm glukozy.
- Przewlekły stres: Może wpływać na poziom hormonów stresu, które podnoszą poziom cukru we krwi.
Od podejrzenia do pewności: Jak wygląda proces diagnostyczny w Polsce?
Jeśli zauważysz u siebie niepokojące objawy lub znajdujesz się w grupie ryzyka, nie zwlekaj z wizytą u lekarza. Prawidłowa diagnoza jest kluczowa i, co ważne, opiera się na prostych badaniach krwi, które są powszechnie dostępne. Nie ma powodu do obaw, a wczesne wykrycie choroby pozwala na szybkie wdrożenie skutecznego leczenia.
Badania krwi, które rozwieją wątpliwości: glikemia na czczo, OGTT i HbA1c
W Polsce do wykrywania cukrzycy typu 2 stosuje się trzy główne badania diagnostyczne:
- Glikemia na czczo: To najprostsze badanie, polegające na pomiarze poziomu glukozy we krwi po co najmniej 8 godzinach bez jedzenia. Jest to podstawowy wskaźnik.
- Doustny test obciążenia glukozą (OGTT): Jeśli glikemia na czczo jest podwyższona, ale nie spełnia jeszcze kryteriów cukrzycy, wykonuje się OGTT. Pacjent wypija roztwór glukozy, a następnie mierzy się poziom cukru we krwi po 120 minutach. Pozwala to ocenić, jak organizm radzi sobie z metabolizowaniem glukozy.
- Hemoglobina glikowana (HbA1c): To badanie odzwierciedla średni poziom glukozy we krwi z ostatnich 2-3 miesięcy. Jest to bardzo cenny wskaźnik, który pozwala ocenić długoterminową kontrolę glikemii i jest coraz częściej wykorzystywany w diagnostyce.
Co oznaczają Twoje wyniki? Zrozumieć normy laboratoryjne i stan przedcukrzycowy
Zgodnie z kryteriami diagnostycznymi Polskiego Towarzystwa Diabetologicznego, cukrzycę typu 2 rozpoznaje się, gdy spełniony jest jeden z poniższych warunków:
- Glikemia na czczo: dwukrotnie ≥ 126 mg/dl (7,0 mmol/l).
- Glikemia w 120. minucie doustnego testu obciążenia glukozą (OGTT): ≥ 200 mg/dl (11,1 mmol/l).
- Glikemia przygodna: ≥ 200 mg/dl (11,1 mmol/l) przy współwystępujących objawach hiperglikemii.
- Hemoglobina glikowana (HbA1c): ≥ 6,5% (48 mmol/mol).
Warto również zwrócić uwagę na stan przedcukrzycowy. Jest to sytuacja, gdy poziom glukozy jest wyższy niż norma, ale jeszcze nie spełnia kryteriów cukrzycy. Wykrycie stanu przedcukrzycowego jest niezwykle ważne, ponieważ daje szansę na zapobieganie rozwojowi pełnoobjawowej cukrzycy poprzez zmianę stylu życia. To moment, w którym możemy jeszcze odwrócić bieg wydarzeń i uniknąć poważnych konsekwencji.
Kiedy i jak często się badać? Zalecenia profilaktyczne dla każdego
Zalecenia dotyczące badań przesiewowych są jasne: u każdej osoby po 45. roku życia należy wykonywać badanie glikemii na czczo co najmniej raz na 3 lata. Jeśli jednak znajdujesz się w grupie ryzyka (np. masz nadwagę, otyłość, cukrzycę w rodzinie, nadciśnienie), badania te powinny być wykonywane częściej i rozpocząć się wcześniej. Pamiętaj, że regularne badania to podstawa profilaktyki i wczesnego wykrywania, co pozwala na szybką interwencję i ochronę Twojego zdrowia.

Fundamenty skutecznej kontroli: Trzy filary leczenia cukrzycy typu 2
Skuteczne leczenie cukrzycy typu 2 to proces kompleksowy, który opiera się na trzech wzajemnie uzupełniających się filarach. Moim zdaniem, traktowanie ich jako całości jest kluczowe dla osiągnięcia długoterminowej kontroli nad chorobą. Mowa tu o diecie, aktywności fizycznej oraz, w razie potrzeby, farmakoterapii. Żaden z tych elementów nie działa w izolacji, a ich synergia przynosi najlepsze rezultaty.
Talerz diabetyka: Dieta jako najważniejsze lekarstwo
Dieta jest absolutnym fundamentem leczenia cukrzycy typu 2. To, co jemy, ma bezpośredni wpływ na poziom glukozy we krwi i wrażliwość na insulinę. Moje doświadczenie pokazuje, że bez odpowiedniej modyfikacji nawyków żywieniowych, żadne inne metody nie będą w pełni skuteczne. Ogólne zasady diety w cukrzycy typu 2 obejmują: regularne posiłki (4-5 dziennie, w mniejszych porcjach), wybieranie produktów z niskim indeksem glikemicznym oraz tych bogatych w błonnik (np. pełnoziarniste produkty zbożowe, warzywa). Niezwykle ważne jest również ograniczenie cukrów prostych, tłuszczów zwierzęcych i żywności wysokoprzetworzonej, która jest często źródłem "pustych kalorii" i niezdrowych składników.Ruch to zdrowie: Jak aktywność fizyczna poprawia wrażliwość na insulinę?
Regularna aktywność fizyczna to kolejny niezastąpiony element terapii. Ruch nie tylko pomaga w kontroli masy ciała, ale przede wszystkim poprawia wrażliwość komórek na insulinę. Oznacza to, że organizm lepiej wykorzystuje dostępną insulinę, co przekłada się na niższy poziom glukozy we krwi. Nie musisz od razu biegać maratonów. Nawet umiarkowany wysiłek, taki jak szybki spacer, pływanie czy jazda na rowerze, wykonywany przez około 150 minut tygodniowo, przynosi ogromne korzyści. Pamiętaj, że każda forma ruchu jest lepsza niż jej brak!
Wsparcie farmakologiczne: Kiedy leki stają się koniecznością?
Gdy zmiany w stylu życia nie są wystarczające do osiągnięcia docelowych wartości glikemii, lekarz może zdecydować o włączeniu farmakoterapii. Ważne jest, aby zrozumieć, że leki nie zastępują zdrowej diety i aktywności fizycznej, lecz są ich uzupełnieniem. Często lekiem pierwszego rzutu jest metformina, która pomaga zmniejszyć produkcję glukozy w wątrobie i poprawia wrażliwość na insulinę. W zależności od indywidualnych potrzeb i postępu choroby, mogą być wprowadzane inne leki doustne lub w iniekcjach.
Dieta w cukrzycy typu 2 bez tajemnic: Co jeść, a czego unikać?
Świadome wybory żywieniowe to klucz do codziennej kontroli cukrzycy typu 2. Wiem, że początkowo może wydawać się to skomplikowane, ale z czasem staje się drugą naturą. Ta sekcja to praktyczny przewodnik, który pomoże Ci skomponować zdrowe i smaczne posiłki, wspierające Twoje zdrowie.
Indeks i ładunek glikemiczny Twój nowy kompas żywieniowy
Aby skutecznie kontrolować poziom cukru we krwi, warto poznać pojęcia indeksu glikemicznego (IG) i ładunku glikemicznego (ŁG). Indeks glikemiczny informuje, jak szybko po spożyciu danego produktu wzrasta poziom glukozy we krwi. Produkty o niskim IG powodują wolniejszy i łagodniejszy wzrost cukru. Ładunek glikemiczny idzie o krok dalej, uwzględniając nie tylko szybkość, ale i ilość węglowodanów w porcji. Moim zdaniem, to właśnie ŁG jest bardziej praktycznym wskaźnikiem, ponieważ pozwala ocenić realny wpływ posiłku na glikemię. Wybieraj produkty o niskim IG i ŁG, aby utrzymać stabilny poziom cukru.
Produkty zalecane: Budowanie zdrowych i smacznych posiłków
Twoja dieta powinna być bogata w produkty, które wspierają stabilizację glikemii i dostarczają niezbędnych składników odżywczych:
- Pełnoziarniste produkty zbożowe: Razowe pieczywo, brązowy ryż, kasze (gryczana, jęczmienna, bulgur), płatki owsiane. Są bogate w błonnik, który spowalnia wchłanianie glukozy.
- Warzywa: Większość warzyw, zwłaszcza zielone liściaste (szpinak, sałata, jarmuż), brokuły, papryka, ogórki, pomidory. Możesz je jeść praktycznie bez ograniczeń są niskokaloryczne i pełne witamin.
- Owoce: W umiarkowanych ilościach, wybieraj te o niższym IG, takie jak jagody, maliny, truskawki, wiśnie, jabłka czy grejpfruty. Unikaj nadmiernego spożycia bardzo słodkich owoców.
- Chude białko: Drób bez skóry, ryby (zwłaszcza tłuste morskie, bogate w omega-3), rośliny strączkowe (soczewica, ciecierzyca, fasola), chude nabiał (jogurt naturalny, kefir, twaróg). Białko pomaga w uczuciu sytości i stabilizuje poziom cukru.
- Zdrowe tłuszcze: Oliwa z oliwek, awokado, orzechy (włoskie, migdały), nasiona (chia, lniane). Dostarczają energii i wspierają zdrowie serca.
Czarna lista produktów: Czego należy unikać, by kontrolować poziom cukru?
Aby skutecznie kontrolować cukrzycę, należy unikać lub znacząco ograniczyć następujące produkty:
- Cukry proste i słodycze: Cukier, miód, dżemy, ciasta, ciasteczka, słodzone napoje gazowane i soki owocowe. To główne źródło gwałtownych skoków glikemii.
- Żywność wysokoprzetworzona: Fast food, gotowe dania, słone przekąski, chipsy. Są pełne ukrytych cukrów, niezdrowych tłuszczów i soli.
- Tłuszcze trans i nasycone: Tłuste mięsa, wędliny, masło, smalec, twarde margaryny. Zwiększają ryzyko chorób serca i mogą pogarszać insulinooporność.
- Białe pieczywo i produkty z białej mąki: Biały ryż, makarony pszenne. Mają wysoki IG i szybko podnoszą poziom cukru.
- Słodkie owoce i soki owocowe: Choć owoce są zdrowe, ich nadmierne spożycie, zwłaszcza w formie soków (pozbawionych błonnika), może prowadzić do wzrostu glikemii.
Regularność i kompozycja posiłków: Praktyczne zasady na co dzień
Poza wyborem odpowiednich produktów, równie ważna jest organizacja posiłków. Staraj się jeść 4-5 mniejszych posiłków dziennie, w regularnych odstępach czasu (co 3-4 godziny). To pomaga utrzymać stabilny poziom glukozy i zapobiega napadom głodu. Pamiętaj również o odpowiednim komponowaniu posiłków: każdy powinien zawierać źródło białka, błonnika (warzywa, pełnoziarniste produkty) i zdrowe tłuszcze. Taka kombinacja spowalnia wchłanianie węglowodanów i zapewnia dłuższe uczucie sytości. Planowanie posiłków z wyprzedzeniem to moim zdaniem najlepsza strategia.
Nowoczesne leczenie co oferuje współczesna medycyna?
Medycyna wciąż się rozwija, a postęp w farmakoterapii cukrzycy typu 2 jest naprawdę imponujący. Dziś mamy do dyspozycji nowoczesne leki, które oferują znacznie więcej niż tylko kontrolę glikemii. Wiele z nich ma dodatkowe korzyści, takie jak ochrona serca czy nerek, co znacząco poprawia jakość i długość życia pacjentów. Przyjrzyjmy się bliżej dostępnym opcjom.
Metformina i leki doustne: Pierwsza linia obrony
Jak już wspomniałem, metformina jest lekiem pierwszego rzutu i stanowi podstawę leczenia cukrzycy typu 2 dla wielu pacjentów. Jej mechanizm działania jest wielokierunkowy: zmniejsza produkcję glukozy w wątrobie, poprawia wrażliwość tkanek na insulinę i może również wspierać redukcję masy ciała. Jest to lek sprawdzony i bezpieczny. W miarę postępu choroby, lub jeśli metformina nie jest wystarczająca, lekarz może dołączyć inne grupy leków doustnych, takie jak pochodne sulfonylomocznika, inhibitory SGLT2 (flozyny) czy inhibitory DPP-4 (gliptyny), które działają na różne mechanizmy regulacji glukozy.
Nowoczesne terapie w zastrzykach (analogi GLP-1): Więcej niż tylko kontrola cukru
Jedną z najbardziej obiecujących grup leków są nowoczesne analogi GLP-1 (agoniści receptora GLP-1), podawane w zastrzykach (nie są to zastrzyki z insuliny!). Te leki naśladują działanie naturalnego hormonu jelitowego, który stymuluje wydzielanie insuliny tylko wtedy, gdy poziom glukozy jest wysoki, spowalnia opróżnianie żołądka i zmniejsza apetyt. Poza skuteczną kontrolą glikemii, analogi GLP-1 oferują niezwykłe korzyści: wspierają redukcję masy ciała, co jest kluczowe dla wielu pacjentów z cukrzycą typu 2, a także wykazują udowodnione korzyści sercowo-naczyniowe i nerkowe. To moim zdaniem prawdziwy przełom w leczeniu.
Insulinoterapia w cukrzycy typu 2: Kiedy jest niezbędna i jak się z nią oswoić?
Choć wielu pacjentów obawia się insulinoterapii, w niektórych sytuacjach staje się ona koniecznością w leczeniu cukrzycy typu 2. Dzieje się tak, gdy trzustka, z czasem, przestaje produkować wystarczającą ilość insuliny, a inne metody leczenia są niewystarczające do utrzymania prawidłowego poziomu glukozy. Warto pamiętać, że insulinoterapia w cukrzycy typu 2 nie jest porażką, lecz kolejnym, skutecznym narzędziem. Współczesne insuliny i systemy podawania są bardzo wygodne i pozwalają na elastyczne dostosowanie dawkowania. Moim zadaniem jako eksperta jest edukacja pacjentów, aby oswoili się z tą formą terapii i zrozumieli jej zalety przede wszystkim ochronę przed powikłaniami i poprawę jakości życia.
Nieleczona cukrzyca jakie są długofalowe zagrożenia i jak im zapobiegać?
Nieleczona lub źle kontrolowana cukrzyca typu 2 to poważne zagrożenie dla zdrowia, które może prowadzić do wyniszczających powikłań, wpływających na niemal każdy układ w organizmie. Ważne jest, aby mieć świadomość tych zagrożeń, ponieważ to właśnie one motywują do konsekwentnego leczenia i dbania o siebie. Pamiętaj, że większości z tych powikłań można zapobiec poprzez dobrą kontrolę glikemii.
Ostre powikłania: Nagłe stany, które wymagają natychmiastowej reakcji
Istnieją stany nagłe, które wymagają natychmiastowej interwencji medycznej:
- Kwasica ketonowa: Choć rzadziej występuje w cukrzycy typu 2 niż w typie 1, może pojawić się w sytuacjach silnego stresu, infekcji lub przy bardzo dużych niedoborach insuliny. Charakteryzuje się wysokim poziomem cukru, kwasicą i obecnością ciał ketonowych w moczu.
- Zespół hiperglikemiczno-hiperosmolarny: Jest to stan charakteryzujący się bardzo wysokim poziomem glukozy we krwi i znacznym odwodnieniem, bez kwasicy. Występuje głównie u osób starszych z cukrzycą typu 2 i wymaga szybkiej hospitalizacji.
- Hipoglikemia: Czyli zbyt niski poziom cukru we krwi. Może być skutkiem ubocznym leczenia (np. zbyt dużej dawki insuliny lub niektórych leków doustnych). Objawia się osłabieniem, drżeniem, potami, zaburzeniami koncentracji i wymaga szybkiego spożycia węglowodanów.
Przewlekłe konsekwencje: Jak cukrzyca wpływa na serce, nerki, oczy i nerwy?
To właśnie przewlekłe powikłania stanowią największe zagrożenie i są głównym powodem, dla którego tak ważne jest utrzymanie cukrzycy pod kontrolą. Dzielimy je na mikroangiopatyczne (uszkodzenia małych naczyń) i makroangiopatyczne (uszkodzenia dużych naczyń).
- Powikłania mikroangiopatyczne:
- Retinopatia cukrzycowa: Uszkodzenie naczyń krwionośnych siatkówki oka, które może prowadzić do znacznego pogorszenia wzroku, a nawet ślepoty.
- Nefropatia cukrzycowa: Uszkodzenie naczyń krwionośnych nerek, prowadzące do ich niewydolności. W zaawansowanych stadiach może wymagać dializoterapii lub przeszczepu nerki.
- Neuropatia cukrzycowa: Uszkodzenie nerwów, które może objawiać się bólem, mrowieniem, drętwieniem, osłabieniem mięśni, a także zaburzeniami funkcji narządów wewnętrznych (np. układu pokarmowego, serca).
- Powikłania makroangiopatyczne:
- Choroba wieńcowa: Cukrzyca znacząco zwiększa ryzyko zawału serca, ponieważ przyspiesza rozwój miażdżycy w naczyniach wieńcowych.
- Choroba naczyń mózgowych: Zwiększone ryzyko udaru mózgu, również z powodu miażdżycy.
- Miażdżyca tętnic kończyn dolnych: Prowadzi do niedokrwienia, bólu podczas chodzenia (chromanie przestankowe), a w skrajnych przypadkach do martwicy i ryzyka amputacji.
Stopa cukrzycowa: Jak dbać o nogi, by uniknąć groźnych komplikacji?
Zespół stopy cukrzycowej to jedno z najpoważniejszych i najbardziej wyniszczających powikłań, będące wynikiem neuropatii i miażdżycy tętnic kończyn dolnych. Charakteryzuje się trudno gojącymi się owrzodzeniami, infekcjami, a w skrajnych przypadkach może prowadzić do amputacji. Aby uniknąć tych komplikacji, kluczowa jest codzienna, staranna pielęgnacja stóp: regularne oglądanie stóp pod kątem skaleczeń, otarć czy pęcherzy, dbanie o higienę, noszenie wygodnego obuwia i skarpetek bez uciskających szwów. Wszelkie zmiany na stopach należy niezwłocznie zgłaszać lekarzowi.

Profilaktyka to podstawa: Jak skutecznie zmniejszyć ryzyko zachorowania?
Chciałbym podkreślić, że profilaktyka cukrzycy typu 2 jest nie tylko możliwa, ale i niezwykle skuteczna. Moim zdaniem, to właśnie w tym obszarze mamy największą moc sprawczą. Małe zmiany w codziennym życiu mogą przynieść wielkie efekty i znacząco zmniejszyć ryzyko zachorowania, a nawet odwrócić stan przedcukrzycowy.
Małe zmiany, wielki efekt: Kluczowa rola redukcji masy ciała
Jednym z najskuteczniejszych sposobów na zmniejszenie ryzyka zachorowania na cukrzycę typu 2 jest utrzymanie prawidłowej masy ciała lub jej redukcja. Badania pokazują, że obniżenie wagi ciała o zaledwie 5-10% może zmniejszyć ryzyko rozwoju cukrzycy typu 2 nawet o 60%! To naprawdę imponujący wynik. Dlaczego to takie ważne? Ponieważ nadmierna masa ciała, zwłaszcza otyłość brzuszna, prowadzi do insulinooporności, co jest głównym czynnikiem rozwoju choroby. Nawet niewielka utrata wagi poprawia wrażliwość komórek na insulinę i odciąża trzustkę.
Budowanie zdrowych nawyków: Proste kroki w diecie i aktywności na co dzień
Profilaktyka to przede wszystkim konsekwentne budowanie zdrowych nawyków. Nie musisz od razu wprowadzać rewolucji. Zacznij od małych, ale regularnych kroków:
- Dieta: Wprowadź do swojej diety więcej warzyw, pełnoziarnistych produktów zbożowych i chudego białka. Ogranicz słodzone napoje, słodycze i żywność przetworzoną. Pamiętaj o regularnych posiłkach i kontroli porcji.
- Aktywność fizyczna: Zwiększ swoją codzienną aktywność. Wybierz schody zamiast windy, spaceruj zamiast jeździć samochodem na krótkie dystanse. Staraj się znaleźć formę ruchu, która sprawia Ci przyjemność może to być taniec, pływanie, jazda na rowerze czy szybkie spacery. Celuj w co najmniej 150 minut umiarkowanej aktywności tygodniowo.
Te proste zasady, które omówiliśmy już w kontekście leczenia, są równie, a nawet bardziej, kluczowe w profilaktyce.
Przeczytaj również: Skąd wziąć dokumentację medyczną? Oto proste sposoby na dostęp
Monitorowanie zdrowia: Dlaczego regularne badania są tak ważne?
Nawet jeśli czujesz się dobrze i prowadzisz zdrowy tryb życia, nie zapominaj o regularnych badaniach przesiewowych, zwłaszcza jeśli znajdujesz się w grupie ryzyka. Jak już wspomniałem, badanie glikemii na czczo po 45. roku życia powinno być standardem co 3 lata. Wczesne wykrycie stanu przedcukrzycowego lub cukrzycy pozwala na szybką interwencję i wdrożenie zmian, które mogą zapobiec poważnym powikłaniom. Pamiętaj, że wiedza to siła, a świadome zarządzanie swoim zdrowiem to najlepsza inwestycja w przyszłość.