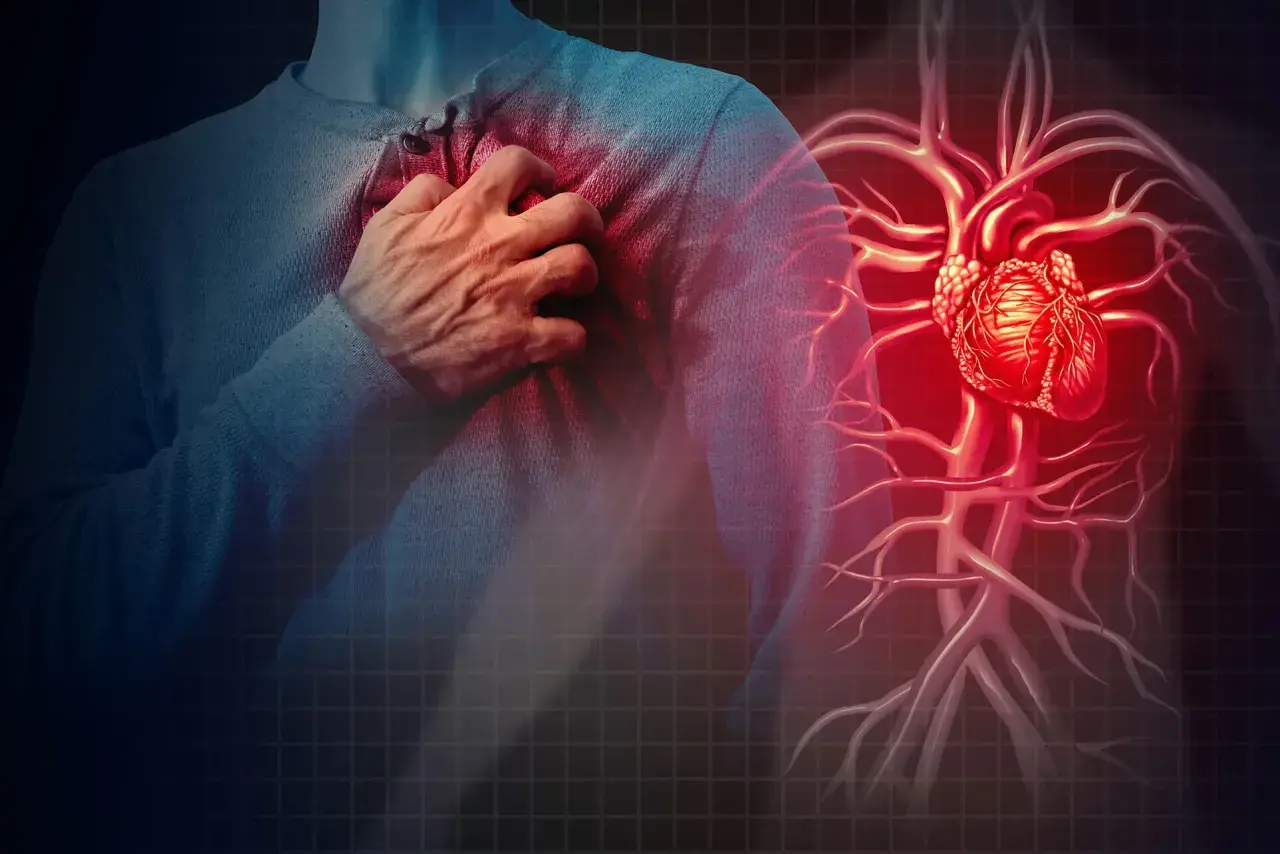
Choroba wieńcowa, znana również jako choroba niedokrwienna serca, to poważne schorzenie, które dotyka coraz więcej osób, stanowiąc jedną z głównych przyczyn zgonów. Ten artykuł ma na celu kompleksowe wyjaśnienie, czym jest ta choroba, jakie są jej przyczyny, objawy, metody diagnozy i leczenia, a także jak skutecznie jej zapobiegać, abyś mógł świadomie dbać o zdrowie swojego serca.
Choroba wieńcowa to poważne schorzenie serca, wynikające z niedostatecznego ukrwienia mięśnia sercowego.
- Choroba wieńcowa (niedokrwienna serca) to stan, w którym serce nie otrzymuje wystarczającej ilości tlenu i składników odżywczych, najczęściej z powodu miażdżycy tętnic wieńcowych.
- W Polsce na chorobę niedokrwienną serca cierpi około 1,6 miliona osób, a choroby układu krążenia są główną przyczyną zgonów.
- Główne czynniki ryzyka to palenie tytoniu, nadciśnienie, wysoki cholesterol, cukrzyca, otyłość, brak aktywności fizycznej oraz wiek i genetyka.
- Typowym objawem jest ból dławicowy w klatce piersiowej, często promieniujący, pojawiający się podczas wysiłku i ustępujący w spoczynku, choć mogą występować też objawy nietypowe.
- Diagnostyka obejmuje wywiad, EKG (spoczynkowe i wysiłkowe), echo serca, Holter, a "złotym standardem" jest koronarografia.
- Leczenie opiera się na zmianie stylu życia, farmakoterapii (leki przeciwpłytkowe, statyny, beta-blokery) oraz w zaawansowanych przypadkach na zabiegach inwazyjnych (stenty, by-passy).
Czym jest choroba wieńcowa i dlaczego dotyczy coraz większej liczby Polaków?
Zacznijmy od podstaw, bo zrozumienie mechanizmów choroby wieńcowej jest kluczowe do skutecznej walki z nią. Pamiętaj, że wiedza to pierwszy krok do zdrowia.
Choroba wieńcowa, czyli cichy złodziej zdrowia Twojego serca
Choroba wieńcowa, nazywana również chorobą niedokrwienną serca, to zespół objawów, które wynikają z niedostatecznego zaopatrzenia mięśnia sercowego w tlen i składniki odżywcze. Serce, jako niezwykle wydajny mięsień, potrzebuje stałego dopływu krwi, by móc pompować ją do całego organizmu. Kiedy ten dopływ jest ograniczony, mówimy o niedokrwieniu. Niestety, często jest to "cichy złodziej zdrowia", ponieważ przez długi czas może rozwijać się bez żadnych wyraźnych symptomów, podstępnie osłabiając nasze serce.
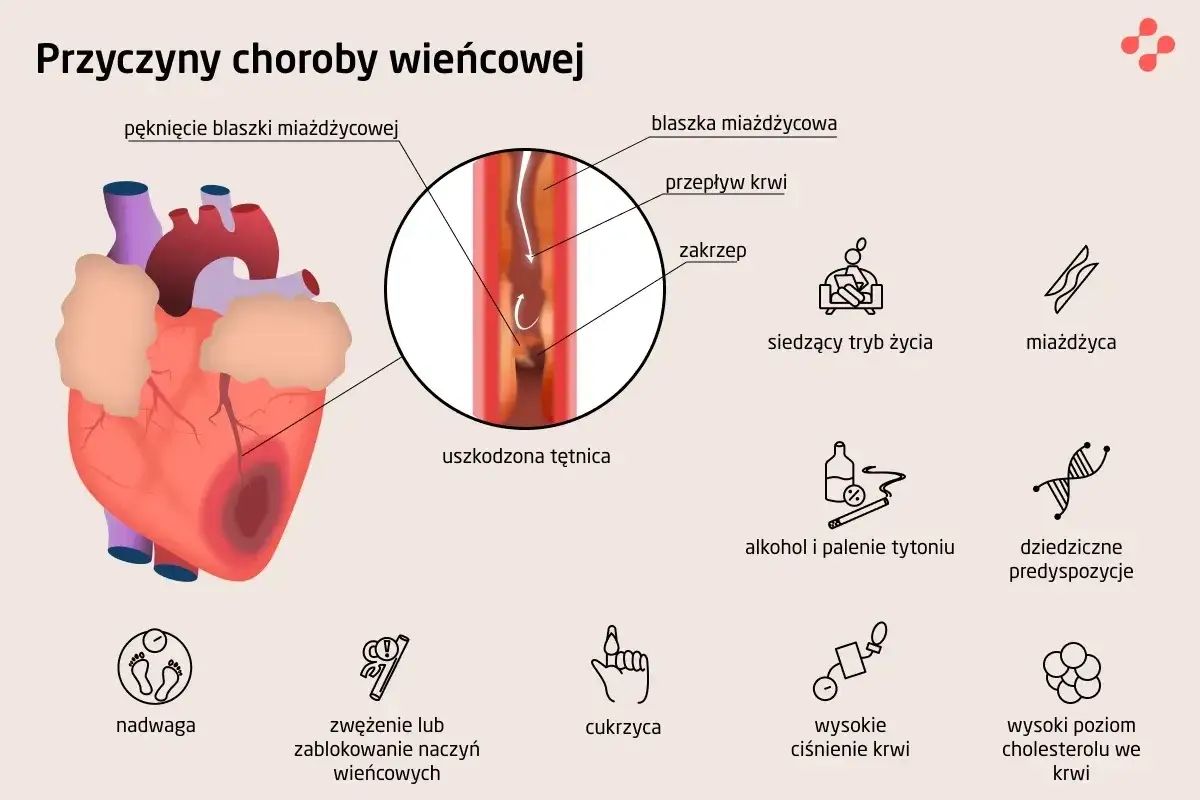
Jak dochodzi do niedokrwienia serca? Rola miażdżycy w rozwoju choroby
Najczęstszą i najważniejszą przyczyną choroby wieńcowej jest miażdżyca tętnic wieńcowych. Tętnice wieńcowe to naczynia krwionośne, które oplatają serce i dostarczają mu krew. W przebiegu miażdżycy w ich ścianach zaczynają odkładać się blaszki miażdżycowe, zbudowane głównie z cholesterolu, lipidów i komórek zapalnych. Z czasem te blaszki rosną, zwężając światło tętnicy, co utrudnia swobodny przepływ krwi. Wyobraź sobie rurę, w której osadza się kamień im więcej kamienia, tym trudniej wodzie płynąć. Podobnie jest z krwią w tętnicach. W skrajnych przypadkach blaszka może pęknąć, tworząc skrzeplinę, która całkowicie zamyka naczynie, prowadząc do zawału serca.
Skala problemu w Polsce niepokojące statystyki, które musisz znać
Patrząc na statystyki, problem choroby wieńcowej w Polsce jest naprawdę poważny. Choroby układu krążenia od lat pozostają główną przyczyną zgonów w naszym kraju, a co szczególnie niepokojące, odpowiadają za ponad połowę zgonów wśród kobiet. To pokazuje, jak ważne jest uświadamianie sobie ryzyka i wczesna profilaktyka. Szacuje się, że na chorobę niedokrwienną serca (ChNS) cierpi około 1,6 miliona Polaków. Te liczby są alarmujące i mają realne przełożenie na system opieki zdrowotnej w 2019 roku Narodowy Fundusz Zdrowia przeznaczył blisko 2 miliardy złotych na leczenie samej choroby niedokrwiennej serca.
Choroba wieńcowa dotyka głównie mężczyzn po 40. roku życia i kobiety po 50. roku życia lub po menopauzie. Częstość jej występowania znacząco wzrasta wraz z wiekiem, co jest naturalnym procesem starzenia się organizmu, ale nie oznacza, że nie możemy go spowalniać.
- Choroby układu krążenia są główną przyczyną zgonów w Polsce, odpowiadając za ponad połowę zgonów kobiet.
- W Polsce na chorobę niedokrwienną serca (ChNS) choruje około 1,6 miliona osób.
- W 2019 roku NFZ przeznaczył na leczenie ChNS blisko 2 miliardy złotych.
- Choroba wieńcowa dotyka głównie mężczyzn po 40. roku życia i kobiety po 50. roku życia lub po menopauzie.
Te dane jasno pokazują, że choroba wieńcowa to nie abstrakcyjny problem, ale realne zagrożenie, które dotyczy wielu z nas. Dlatego tak ważne jest, abyśmy poznali czynniki ryzyka i wiedzieli, jak im przeciwdziałać.
Kto jest najbardziej narażony? Poznaj kluczowe czynniki ryzyka choroby wieńcowej
Zrozumienie czynników ryzyka to podstawa profilaktyki. Podzielmy je na te, na które nie mamy wpływu, oraz te, które możemy modyfikować. Skupienie się na tych drugich daje nam realną szansę na zdrowsze życie.
Czynniki, na które nie masz wpływu: wiek, płeć i genetyka
Istnieją pewne czynniki ryzyka, które są poza naszą kontrolą. Należą do nich: wiek (ryzyko wzrasta u mężczyzn po 45. roku życia, a u kobiet po 55. roku życia lub po menopauzie), płeć męska (mężczyźni są statystycznie bardziej narażeni) oraz predyspozycje genetyczne. Jeśli w Twojej rodzinie występowały przypadki choroby wieńcowej u bliskich krewnych w młodym wieku, Twoje ryzyko również jest wyższe. Te czynniki zwiększają prawdopodobieństwo zachorowania, ale nie oznaczają pewności. Nie zwalniają nas też z dbania o zdrowie wręcz przeciwnie, powinny motywować do jeszcze większej troski o modyfikowalne aspekty stylu życia.
- Wiek (mężczyźni powyżej 45 lat, kobiety powyżej 55 lat lub po menopauzie)
- Płeć męska
- Predyspozycje genetyczne (występowanie choroby wieńcowej w rodzinie)
Modyfikowalne czynniki ryzyka: Jak Twój styl życia wpływa na zdrowie tętnic?
Na szczęście, większość czynników ryzyka choroby wieńcowej to te, na które mamy bezpośredni wpływ. To właśnie tutaj leży nasza siła i możliwość realnej zmiany. Do najważniejszych modyfikowalnych czynników należą: palenie tytoniu, nadciśnienie tętnicze, podwyższone stężenie cholesterolu LDL (tzw. "złego" cholesterolu), cukrzyca, nadwaga i otyłość, niska aktywność fizyczna, niezdrowa dieta oraz przewlekły stres. Kontrola tych czynników jest absolutnie kluczowa zarówno w profilaktyce, jak i w leczeniu już rozpoznanej choroby wieńcowej. Każdy z nich, jeśli jest zaniedbany, przyspiesza rozwój miażdżycy i obciąża nasze serce.
Palenie tytoniu, nadciśnienie, cholesterol trzej główni wrogowie Twojego serca
Pozwól, że skupię się na trzech najbardziej destrukcyjnych "wrogach" Twojego serca, na których możesz mieć największy wpływ. Po pierwsze, palenie tytoniu. To jeden z najgroźniejszych czynników ryzyka. Substancje chemiczne zawarte w dymie tytoniowym uszkadzają ściany naczyń krwionośnych, przyspieszają rozwój miażdżycy, zwiększają krzepliwość krwi i obciążają serce, zmuszając je do cięższej pracy. Po drugie, nadciśnienie tętnicze. Wysokie ciśnienie krwi stale uszkadza delikatne ściany tętnic, czyniąc je bardziej podatnymi na odkładanie się blaszek miażdżycowych. To jak ciągłe uderzanie młotkiem w rurę w końcu ją uszkodzimy. Po trzecie, podwyższone stężenie cholesterolu LDL. Ten "zły" cholesterol jest głównym budulcem blaszek miażdżycowych. Im więcej go we krwi, tym większe prawdopodobieństwo, że zacznie odkładać się w tętnicach wieńcowych, zwężając je i ograniczając przepływ krwi do serca. Kontrolując te trzy czynniki, robisz ogromny krok w kierunku ochrony swojego serca.
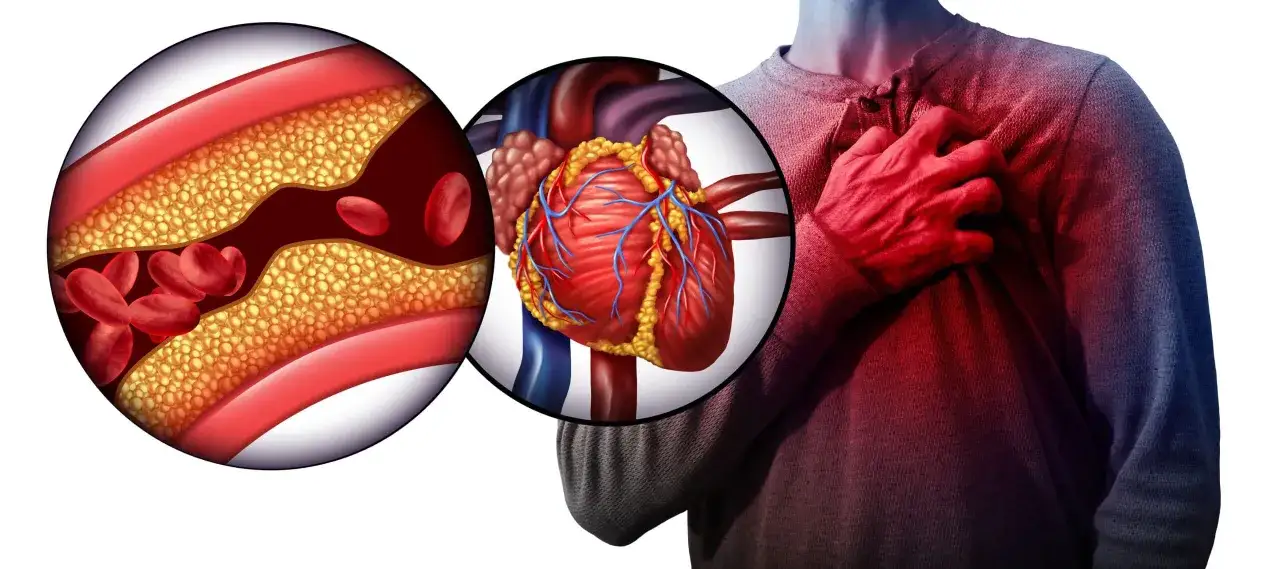
Jakie sygnały wysyła Twoje serce? Naucz się rozpoznawać objawy choroby wieńcowej
Twoje serce potrafi wysyłać sygnały ostrzegawcze. Kluczem jest umiejętność ich rozpoznania i odpowiedniej reakcji. Pamiętaj, że wczesne wykrycie objawów może uratować życie.
Klasyczny ból w klatce piersiowej jak go odróżnić od innych dolegliwości?
Najbardziej typowym objawem choroby wieńcowej jest ból dławicowy w klatce piersiowej. Często opisywany jest jako ucisk, gniecenie, pieczenie lub ciężar za mostkiem, czasem promieniujący do szyi, żuchwy, lewego barku lub ramienia, a nawet do pleców. Co charakterystyczne, ten ból zazwyczaj pojawia się podczas wysiłku fizycznego (np. wchodzenia po schodach, szybkiego marszu, dźwigania ciężarów) lub w sytuacjach stresowych, kiedy serce potrzebuje więcej tlenu. Co ważne, ból ten zazwyczaj ustępuje po odpoczynku lub po przyjęciu nitrogliceryny podjęzykowo. Od innych dolegliwości, takich jak zgaga czy bóle mięśniowe, odróżnia go właśnie ten związek z wysiłkiem i ustępowanie po spoczynku. Jeśli doświadczasz takiego bólu, nie lekceważ go to sygnał, że Twoje serce może być niedotlenione.
Nietypowe objawy, czyli "maski" choroby wieńcowej na co zwrócić uwagę?
Niestety, choroba wieńcowa nie zawsze objawia się klasycznym bólem. Czasem przybiera "maski", które mogą utrudniać diagnozę. Do nietypowych objawów należą: duszność (zwłaszcza podczas wysiłku, która nie jest związana z chorobami płuc), nieuzasadnione zmęczenie, nudności, zawroty głowy, a nawet ból w nadbrzuszu, który może być mylony z problemami trawiennymi. Te "maski" są szczególnie częste u kobiet i niestety często prowadzą do opóźnienia diagnozy. Warto również wspomnieć o tzw. niemym niedokrwieniu, czyli bezobjawowym przebiegu choroby. Jest to szczególnie niebezpieczne, ponieważ serce cierpi na niedotlenienie, a pacjent nie odczuwa żadnych dolegliwości. Nieme niedokrwienie jest częstsze u osób z cukrzycą, dlatego tak ważna jest regularna kontrola zdrowia u tych pacjentów.
Objawy u kobiet dlaczego mogą być inne i często są bagatelizowane?
Kobiety często doświadczają choroby wieńcowej w nieco inny sposób niż mężczyźni, co niestety bywa przyczyną opóźnień w diagnostyce i leczeniu. U pań częściej występują wspomniane już nietypowe symptomy, takie jak duszność, zmęczenie, nudności czy ból w górnej części brzucha, zamiast klasycznego ucisku w klatce piersiowej. Te objawy mogą być mylnie interpretowane jako stres, zmęczenie, problemy żołądkowe, a nawet menopauza, co prowadzi do ich bagatelizowania zarówno przez same pacjentki, jak i czasem przez lekarzy. Dodatkowo, u kobiet częściej obserwuje się zaburzenia mikrokrążenia, czyli niedokrwienie wynikające z problemów z bardzo małymi naczyniami krwionośnymi serca, nawet jeśli duże tętnice wieńcowe nie są znacznie zwężone. To sprawia, że diagnoza może być bardziej skomplikowana i wymagać specjalistycznych badań.
Stabilna a niestabilna choroba wieńcowa co oznaczają te terminy?
W kontekście objawów choroby wieńcowej, ważne jest rozróżnienie między dwiema formami: stabilną i niestabilną. Stabilna dławica piersiowa to ból o przewidywalnym charakterze. Oznacza to, że pojawia się on przy określonym poziomie wysiłku (np. zawsze po przejściu 200 metrów pod górę) i ustępuje po odpoczynku lub przyjęciu leku. Stan ten jest przewlekły, ale zazwyczaj kontrolowany farmakologicznie. Natomiast niestabilna dławica piersiowa to sygnał alarmowy, który wskazuje na gwałtowne pogorszenie stanu. Ból staje się nowy, nasila się, pojawia się przy mniejszym wysiłku niż dotychczas, a nawet w spoczynku, i nie ustępuje tak łatwo po lekach. Niestabilna dławica to stan wymagający pilnej interwencji medycznej, ponieważ może być zwiastunem zawału serca.
Od podejrzenia do diagnozy: Jak lekarz wykrywa chorobę wieńcową?
Kiedy pojawiają się niepokojące objawy, kluczowe jest szybkie i precyzyjne postawienie diagnozy. Współczesna medycyna oferuje szereg narzędzi, które pozwalają lekarzom zajrzeć w głąb Twojego serca.
Pierwszy krok: wywiad lekarski i podstawowe badania laboratoryjne
Proces diagnostyczny zawsze rozpoczyna się od szczegółowego wywiadu lekarskiego. Lekarz zapyta o Twoje objawy, ich charakter, okoliczności pojawiania się i ustępowania, a także o historię chorób w rodzinie oraz Twoje czynniki ryzyka. Następnie wykonane zostaną podstawowe badania, takie jak pomiar ciśnienia krwi, osłuchiwanie serca i płuc. Równie ważne są podstawowe badania laboratoryjne krwi. Należą do nich:
- Wywiad lekarski (objawy, historia medyczna, czynniki ryzyka)
- EKG spoczynkowe
- Badania laboratoryjne: morfologia, lipidogram, glukoza, markery sercowe (np. troponiny)
Szczególnie istotny jest lipidogram, który ocenia poziom cholesterolu całkowitego, "złego" LDL, "dobrego" HDL i trójglicerydów. Poziom glukozy we krwi pozwala wykluczyć lub potwierdzić cukrzycę. W przypadku podejrzenia ostrego zespołu wieńcowego (np. zawału), kluczowe są markery sercowe, takie jak troponiny, których podwyższony poziom świadczy o uszkodzeniu mięśnia sercowego.
Co pokaże EKG spoczynkowe i wysiłkowe (próba wysiłkowa)?
Elektrokardiogram (EKG) to podstawowe i nieinwazyjne badanie, które rejestruje aktywność elektryczną serca. EKG spoczynkowe może wykazać przebyty zawał serca, zaburzenia rytmu czy powiększenie jam serca. Jednak niedokrwienie często nie jest widoczne w spoczynku, dlatego często wykonuje się EKG wysiłkowe, czyli próbę wysiłkową. Podczas tego badania pacjent chodzi na bieżni lub pedałuje na rowerze stacjonarnym, a EKG jest monitorowane. Pozwala to ocenić pracę serca pod obciążeniem i wykryć zmiany, które świadczą o niedotlenieniu mięśnia sercowego pojawiającym się w trakcie wysiłku.
Echo serca i Holter zajrzyjmy w głąb pracy Twojego serca
Kolejnymi cennymi narzędziami diagnostycznymi są echo serca (ultrasonografia serca) i Holter EKG. Echo serca to nieinwazyjne badanie, które za pomocą fal ultradźwiękowych pozwala "zobaczyć" serce. Dzięki niemu lekarz może ocenić jego strukturę, wielkość jam, kurczliwość mięśnia sercowego, a także funkcjonowanie zastawek. Holter EKG to natomiast całodobowy monitoring rytmu serca. Pacjent nosi małe urządzenie, które przez 24 godziny (lub dłużej) rejestruje pracę serca. Pozwala to wykryć arytmie, które pojawiają się sporadycznie, a także epizody niedokrwienia, które mogą być bezobjawowe lub występować w nocy.
Koronarografia "złoty standard" w obrazowaniu tętnic wieńcowych
Jeśli wcześniejsze badania wskazują na wysokie prawdopodobieństwo choroby wieńcowej, często konieczne jest wykonanie koronarografii. To badanie jest uznawane za "złoty standard" w diagnostyce choroby wieńcowej. Jest to badanie inwazyjne, podczas którego przez tętnicę (najczęściej w pachwinie lub na nadgarstku) wprowadza się cienki cewnik do tętnic wieńcowych. Następnie podaje się kontrast, który jest widoczny w promieniach rentgenowskich. Dzięki temu lekarz może dokładnie zobaczyć zwężenia w tętnicach wieńcowych, ich lokalizację, stopień oraz ocenić, czy są one przyczyną niedokrwienia. Koronarografia często jest jednocześnie badaniem diagnostycznym i terapeutycznym, ponieważ w trakcie tego samego zabiegu można wykonać angioplastykę i wszczepić stent. Alternatywą, mniej inwazyjną, jest tomografia komputerowa tętnic wieńcowych, która również pozwala na obrazowanie naczyń, choć z nieco mniejszą precyzją w ocenie stopnia zwężeń.
Jak wygląda walka z chorobą wieńcową? Od zmiany diety po nowoczesne zabiegi
Walka z chorobą wieńcową to proces złożony, wymagający zaangażowania zarówno pacjenta, jak i zespołu medycznego. Na szczęście, mamy do dyspozycji wiele skutecznych metod, od zmiany nawyków po zaawansowane procedury medyczne.
Fundament leczenia: Rola diety, aktywności fizycznej i rzucenia palenia
Absolutnym fundamentem, bez którego żadne inne leczenie nie będzie w pełni skuteczne, jest zmiana stylu życia. To Twoja rola w procesie leczenia. Przede wszystkim, rzucenie palenia jest najważniejszym krokiem, jaki możesz podjąć, aby chronić swoje serce. Dym tytoniowy to trucizna dla naczyń krwionośnych. Równie istotne jest wprowadzenie zdrowej diety, bogatej w warzywa, owoce, pełnoziarniste produkty zbożowe, chude białko i zdrowe tłuszcze (np. dieta śródziemnomorska czy DASH). Ograniczenie soli, cukrów prostych i tłuszczów nasyconych to podstawa. Regularna aktywność fizyczna, dostosowana do Twoich możliwości, poprawia krążenie, obniża ciśnienie krwi i pomaga w kontroli wagi. Właśnie redukcja masy ciała, jeśli masz nadwagę lub otyłość, znacząco odciąża serce i poprawia ogólny stan zdrowia. Wierzę, że te zmiany, choć wymagające, przynoszą największe i najtrwalsze korzyści.- Rzucenie palenia
- Zdrowa dieta (np. śródziemnomorska, DASH)
- Regularna aktywność fizyczna
- Redukcja masy ciała
Farmakoterapia jakie leki pomagają kontrolować chorobę?
Obok zmiany stylu życia, kluczową rolę odgrywa farmakoterapia. Leki mają za zadanie kontrolować objawy, zapobiegać powikłaniom i spowalniać progresję miażdżycy. Do najczęściej stosowanych grup leków należą:
- Leki przeciwpłytkowe (np. kwas acetylosalicylowy popularna aspiryna) zmniejszają ryzyko tworzenia się zakrzepów krwi, które mogłyby zamknąć zwężone tętnice.
- Statyny skutecznie obniżają poziom "złego" cholesterolu LDL we krwi, spowalniając rozwój miażdżycy i stabilizując istniejące blaszki.
- Beta-blokery zmniejszają częstość akcji serca i siłę jego skurczów, co zmniejsza zapotrzebowanie mięśnia sercowego na tlen i łagodzi objawy dławicy.
- Inhibitory konwertazy angiotensyny (ACEI) chronią naczynia krwionośne i serce, obniżają ciśnienie krwi i mają korzystny wpływ na przebudowę serca.
Lekarz dobierze odpowiednie leki i ich dawki indywidualnie dla każdego pacjenta, monitorując ich skuteczność i tolerancję.
Leczenie inwazyjne: Kiedy potrzebne są stenty lub by-passy?
W zaawansowanych przypadkach, gdy leczenie zachowawcze (zmiana stylu życia i farmakoterapia) nie wystarcza do kontrolowania objawów lub gdy zwężenia w tętnicach wieńcowych są bardzo istotne, konieczne może być leczenie inwazyjne. Jedną z najczęściej wykonywanych procedur jest angioplastyka wieńcowa (tzw. balonikowanie) z wszczepieniem stentu. Podczas tego zabiegu, przez cewnik wprowadza się do zwężonej tętnicy specjalny balonik, który jest na chwilę napełniany, poszerzając naczynie. Następnie w to miejsce wszczepia się stent małą, metalową siateczkę, która utrzymuje tętnicę w stanie otwartym. W przypadku bardzo rozległych lub skomplikowanych zwężeń, może być konieczna operacja pomostowania aortalno-wieńcowego (tzw. by-passy). Polega ona na stworzeniu nowych dróg dla krwi, omijających zwężone lub zamknięte fragmenty tętnic wieńcowych, poprzez wszczepienie fragmentów innych naczyń krwionośnych (np. z nogi lub klatki piersiowej).
Nowoczesne technologie w kardiologii co oferuje medycyna w najtrudniejszych przypadkach?
Medycyna nieustannie się rozwija, oferując coraz nowsze rozwiązania, nawet w najtrudniejszych przypadkach choroby wieńcowej. Przykładem jest litotrypsja wewnątrznaczyniowa (system Shockwave), stosowana do leczenia silnie zwapniałych zmian w tętnicach wieńcowych. Zwapnienia te są bardzo twarde i utrudniają skuteczne poszerzenie naczynia za pomocą tradycyjnego balonika. Shockwave wykorzystuje fale dźwiękowe do rozbicia tych zwapnień, co umożliwia wszczepienie stentu. Ponadto, prowadzone są intensywne badania nad nowymi technikami leczenia przewlekle zamkniętych tętnic (CTO), czyli takich, które są całkowicie niedrożne od dłuższego czasu. Przykładem jest badanie ADRENALINE, prowadzone również w Polsce, które ma na celu ocenę nowych strategii udrażniania tych trudnych zmian. To pokazuje, że nawet w obliczu skomplikowanych wyzwań, medycyna daje nadzieję na poprawę jakości życia pacjentów.

Lepiej zapobiegać niż leczyć kluczowe zasady profilaktyki choroby wieńcowej
Mówi się, że "lepiej zapobiegać niż leczyć" i w przypadku choroby wieńcowej to powiedzenie nabiera szczególnego znaczenia. Wiele zależy od naszych codziennych wyborów i świadomego dbania o zdrowie.
Regularne badania kontrolne jakie i jak często wykonywać?
Kluczem do wczesnego wykrywania i zapobiegania chorobie wieńcowej są regularne badania kontrolne. Nawet jeśli czujesz się dobrze, warto co najmniej raz w roku odwiedzić lekarza rodzinnego. Do podstawowych badań, które powinny być wykonywane regularnie, należą:
- Regularny pomiar ciśnienia tętniczego nawet w domu, aby monitorować jego wahania.
- Badanie poziomu cholesterolu (lipidogram) i glukozy we krwi szczególnie ważne po 40. roku życia, a w przypadku czynników ryzyka wcześniej.
- Okresowe EKG zgodnie z zaleceniami lekarza, zwłaszcza jeśli masz czynniki ryzyka.
- Wizyty kontrolne u lekarza rodzinnego to on oceni Twoje ogólne ryzyko i w razie potrzeby skieruje na dalsze badania.
Pamiętaj, że wczesne wykrycie nieprawidłowości pozwala na szybką interwencję i zapobiega rozwojowi poważnych powikłań.
Dieta dla serca co jeść, a czego unikać?
Dieta odgrywa gigantyczną rolę w zdrowiu serca. To, co jemy, ma bezpośredni wpływ na poziom cholesterolu, ciśnienie krwi i masę ciała. Oto proste zasady:
-
Jeść:
- Warzywa i owoce: jak najwięcej, różnokolorowe, w każdym posiłku. Są źródłem witamin, minerałów i błonnika.
- Pełnoziarniste produkty zbożowe: pieczywo razowe, makarony pełnoziarniste, brązowy ryż, kasze dostarczają błonnika i energii.
- Chude mięso i ryby: drób bez skóry, ryby morskie (np. łosoś, makrela, sardynki) bogate w kwasy omega-3.
- Orzechy, nasiona, oliwa z oliwek: źródła zdrowych tłuszczów nienasyconych.
- Niskotłuszczowe produkty mleczne.
-
Unikać/Ograniczyć:
- Tłuszcze nasycone i trans: czerwone mięso, przetworzone wędliny, fast foody, ciastka, słodycze, margaryny twarde.
- Cukry proste: słodzone napoje, słodycze, przetworzone produkty.
- Przetworzona żywność: często bogata w sól, cukier i niezdrowe tłuszcze.
- Nadmiar soli: sprzyja nadciśnieniu. Ograniczaj dosalanie potraw i czytaj etykiety.
Przeczytaj również: Czy ratownik medyczny może stwierdzić zgon? Poznaj nowe przepisy i procedury